Покраснение и жжение лица - причины и как справиться
Статья обновлена: 01.03.2026
Внезапное ощущение жара в лице знакомо многим: кожа краснеет, становится горячей на ощупь, появляется покалывание или дискомфорт.
Это состояние может возникать эпизодически или регулярно, вызывая физическое неудобство и тревогу.
Покраснение и жар провоцируют как естественные физиологические реакции, так и патологические состояния, требующие внимания.
Понимание триггеров – первый шаг к решению проблемы.
Аллергические проявления на косметику или средства для умывания
Покраснение, жжение и ощущение "горящего" лица часто возникают при контакте кожи с аллергенами или раздражителями, содержащимися в косметических продуктах или очищающих средствах. Реакция может развиться как на новый продукт, так и на давно используемый из-за накопления сенсибилизации или изменения состава производителем.
Симптомы обычно появляются в течение нескольких минут или часов после нанесения средства и локализуются в зоне контакта: щеки, лоб, подбородок. Помимо жара и красноты, могут наблюдаться зуд, отечность, шелушение или мелкая сыпь. В тяжелых случаях возможно распространение реакции за пределы области нанесения.
Основные провоцирующие компоненты
К частым виновникам аллергического жжения относятся:
- Отдушки и ароматизаторы – лидеры по аллергенности в косметике.
- Консерванты (парабены, формальдегид-рилизинг агенты, Kathon CG).
- Некоторые ПАВ (агрессивные сульфаты в пенках/гелях для умывания).
- Красители (особенно в декоративной косметике).
- Отдельные активы (ретинол, кислоты в высоких концентрациях, эфирные масла).
Тактика действий при подозрении на аллергию
- Немедленно прекратить использование всех подозрительных средств.
- Очистить кожу большим количеством прохладной воды без мыла.
- Принять антигистаминный препарат (перорально для системного эффекта).
- Нанести успокаивающее средство с пантенолом, бисабололом, аллантоином.
- Обратиться к дерматологу или аллергологу для точной диагностики (возможны патч-тесты).
Профилактика повторных реакций
| Стратегия | Практические меры |
| Тестирование | Наносить новые продукты на сгиб локтя за 48 часов до использования на лице |
| Минимализм | Выбирать гипоаллергенные средства с пометкой "fragrance-free", "для чувствительной кожи" |
| Чтение состава | Избегать известных лично вам аллергенов (сверяться с INCI-списком) |
| Бережное очищение | Использовать мицеллярную воду или мягкие кремообразные очистители без сульфатов |
Важно: При стойком жжении, мокнутии или признаках инфицирования (гной, сильная боль) срочно обратитесь за медицинской помощью. Самолечение может усугубить состояние.
Покраснение как следствие солнечного ожога или фотодерматита
Солнечный ожог возникает при избыточном воздействии ультрафиолетовых лучей, повреждающих эпидермис и поверхностные сосуды. Это приводит к воспалительной реакции: кожа лица краснеет, становится горячей, появляется болезненность, ощущение стянутости, а в тяжелых случаях – волдыри и шелушение через 1-3 дня. Чувствительность усиливается при светлом фототипе кожи, длительном пребывании на солнце без защиты (особенно с 10:00 до 16:00) или вблизи отражающих поверхностей (вода, снег).
Фотодерматит ("аллергия на солнце") – патологическая реакция, спровоцированная взаимодействием УФ-излучения с веществами на коже или в организме. Различают экзогенную форму (при контакте с фотосенсибилизаторами: косметика, лекарства, соки растений) и эндогенную (обусловленную внутренними болезнями). Характерны аномально интенсивное покраснение, зуд, сыпь (папулы, пузырьки), локальный отек – часто через 24-72 часа после инсоляции, иногда на участках, защищенных одеждой.
Отличительные особенности состояний
| Характеристика | Солнечный ожог | Фотодерматит |
|---|---|---|
| Механизм | Прямое повреждение УФ-лучами | Аллергическая или токсическая реакция на УФ + фотосенсибилизатор |
| Скорость проявления | Через 2-6 часов | Через несколько часов или суток |
| Типичные симптомы | Равномерное покраснение, боль, жар | Зудящая сыпь, пятнистое покраснение, возможны мокнущие участки |
| Локализация | Только на открытых солнцу зонах | Может распространяться на закрытые участки |
Срочные меры при ожоге:
- Немедленно уйти в тень.
- Охладить кожу компрессами с чистой прохладной водой (не лед!).
- Нанести пантенол, гель алоэ или средства с гиалуронатом.
- Принять ибупрофен для уменьшения боли и воспаления.
Действия при фотодерматите:
- Исключить контакт с предполагаемым фотосенсибилизатором (косметика, медикаменты).
- Принять антигистаминный препарат (лоратадин, цетиризин).
- Использовать кремы с цинком или топические кортикостероиды (по назначению врача).
- Обратиться к дерматологу для выявления триггера и подбора терапии.
Профилактика рецидивов: Ежедневное применение солнцезащитных средств с SPF 30-50+ (UVA/UVB), ношение шляп с полями, отказ от косметики с ретиноидами/кислотами перед выходом на солнце, осторожность при приеме фотосенсибилизирующих препаратов (антибиотики, НПВС, диуретики). При фотодерматите обязателен фототест у специалиста для выявления провокаторов.
Гормональные всплески при менопаузе или беременности
При беременности и менопаузе резкие колебания уровня эстрогена и прогестерона напрямую влияют на сосудистую систему. Расширение капилляров кожи лица усиливает приток крови, вызывая ощущение жара и покраснение – это физиологическая реакция на гормональную перестройку.
Во время менопаузы ("приливы") и беременности подобные эпизоды могут сопровождаться потливостью, учащённым сердцебиением и кратковременным дискомфортом. Частота и интенсивность приливов индивидуальны, но обычно они длятся от 30 секунд до 5 минут.
Способы облегчения состояния
- Охлаждение: Приложить холодный компресс к шее/лбу, использовать термальную воду.
- Одежда: Носить слои из дышащих тканей (хлопок, лён) для быстрого снятия при перегреве.
- Триггеры: Избегать острой пищи, кофеина, алкоголя и горячих напитков.
| Состояние | Особенности приливов | Дополнительные меры |
|---|---|---|
| Беременность | Чаще во II-III триместрах, обычно проходят после родов | Контроль веса, упражнения Кегеля |
| Менопауза | Могут длиться годами, интенсивность снижается со временем | ЗГТ (по назначению врача), фитоэстрогены |
Важно! При стойком покраснении, боли или сыпи требуется консультация гинеколога/эндокринолога для исключения других патологий и подбора терапии (например, низкодозированные препараты при менопаузе).
Приливы жара из-за артериальной гипертензии
Артериальная гипертензия (стойкое повышение артериального давления) часто провоцирует внезапные приливы жара к лицу. Это происходит из-за резкого скачка давления, вызывающего усиленную работу сердца и расширение кровеносных сосудов в коже, особенно в области головы и шеи. Кровь приливает к капиллярам лица, что субъективно ощущается как интенсивный жар, покраснение и даже покалывание.
Приливы при гипертонии обычно кратковременны (несколько минут), но могут сопровождаться дополнительными симптомами: головной болью (часто в затылке), головокружением, мельканием "мушек" перед глазами, одышкой, чувством тревоги или дискомфортом в груди. Их появление требует обязательного контроля давления и консультации с врачом, так как они сигнализируют о нестабильности сердечно-сосудистой системы.
Причины связи гипертензии и приливов
Основные физиологические механизмы:
- Вазодилатация: Компенсаторное расширение периферических сосудов в ответ на резкий подъем давления, усиливающее приток крови к коже.
- Симпатоадреналовый криз: Выброс адреналина и норадреналина во время скачка давления напрямую влияет на тонус сосудов и терморегуляцию.
- Нарушение терморегуляции: Длительная гипертензия повреждает вегетативную нервную систему, отвечающую за адекватное сужение/расширение сосудов в ответ на температурные изменения.
Способы решения
Ключевые действия направлены на стабилизацию давления и коррекцию образа жизни:
- Контроль АД: Регулярное измерение давления тонометром. Ведение дневника показателей.
- Медикаментозная терапия: Строгий прием гипотензивных препаратов, назначенных кардиологом или терапевтом. Никогда не меняйте дозировку и схему приема самостоятельно.
- Купирование приступа: При ощущении прилива и подозрении на скачок давления:
- Немедленно прекратите физическую активность.
- Сядьте или прилягте с приподнятой головой.
- Обеспечьте приток свежего воздуха.
- Измерьте давление. При критически высоких значениях (согласно вашей индивидуальной норме) примите быстродействующий препарат, рекомендованный врачом на такой случай (например, Каптоприл под язык).
- Снижение факторов риска:
Фактор Меры коррекции Стресс Техники релаксации (дыхательные упражнения, медитация), консультация психолога Курение и алкоголь Полный отказ Ожирение Постепенное снижение веса под контролем диетолога Неправильное питание Ограничение соли, жирной пищи, кофеина; увеличение доли овощей, фруктов, цельнозерновых Гиподинамия Регулярная умеренная аэробная нагрузка (ходьба, плавание) не менее 150 мин/неделю - Регулярное наблюдение: Систематические визиты к врачу для оценки эффективности лечения и коррекции терапии.
Важно: Если приливы жара участились или сопровождаются сильной болью в груди, нарушением речи/координации, резкой слабостью, потерей сознания – немедленно вызывайте скорую помощь. Это могут быть признаки гипертонического криза или других опасных состояний.
Купероз – слабость капилляров и сосудистых стенок
Купероз возникает из-за снижения эластичности капилляров и истончения их стенок, что нарушает микроциркуляцию крови. При перепадах температур, стрессе или физической нагрузке сосуды расширяются, но не могут сузиться обратно, вызывая стойкое покраснение и ощущение жара на щеках, носу или подбородке. Чаще встречается у обладателей тонкой светлой кожи с генетической предрасположенностью.
Механизм развития связан с повреждением коллагеновых волокон, поддерживающих капилляры. Ослабленные стенки сосудов пропускают плазму крови в межклеточное пространство, провоцируя локальное воспаление и раздражение нервных окончаний. Это усиливает чувство жжения, особенно при воздействии агрессивных внешних факторов.
Ключевые причины:
- Внутренние: генетика, гормональные сбои (беременность, менопауза), гипертония, заболевания печени или ЖКТ.
- Внешние: резкие перепады температур, УФ-излучение, обветривание, алкоголь, острая пища, неправильный уход (скрабы, спиртосодержащие тоники).
Характерные симптомы:
- Стойкое покраснение отдельных зон лица,
- Чувство жжения, покалывания или стянутости,
- Появление сосудистых сеточек (телеангиэктазий),
- Сухость и шелушение кожи,
- Реакция на малейшие раздражители (умывание водой, нанесение косметики).
Методы коррекции и профилактики

- Ежедневный уход: мягкие очищающие средства (пенки, мицеллярная вода), кремы с рутином, витамином С, пептидами; обязательная защита SPF 50+.
- Профессиональные процедуры:
- Лазерная коагуляция (укрепляет стенки капилляров),
- Фотоомоложение IPL (сужение сосудов),
- Мезотерапия с витаминными коктейлями.
- Образ жизни:
Исключить: Сауны/бани, алкоголь, курение, острую пищу, химические пилинги. Добавить: Диету с витаминами Р, К, С (гречка, шиповник, черника); сон на высокой подушке; умывание прохладной водой.
Розацеа: хроническое заболевание кожи лица
Розацеа – распространённая причина стойкого покраснения и ощущения жжения на лице. Заболевание носит хронический характер с периодами обострений и ремиссий, чаще поражая центральную часть лица (щёки, нос, лоб, подбородок). Характерный симптом – интенсивное ощущение жара или "горения" кожи, сопровождающееся видимой сосудистой сеточкой (телеангиэктазиями), отёчностью и повышенной чувствительностью.
Помимо чувства жжения, розацеа может проявляться папулами и пустулами (небольшими красными бугорками и гнойничками), утолщением кожи (особенно на носу – ринофима), а также раздражением и сухостью глаз (офтальморозацеа). Заболевание чаще диагностируется у людей со светлой кожей I-II фототипа в возрасте 30-50 лет, хотя может возникать и раньше.
Триггеры обострения розацеа
Хотя точная причина розацеа неизвестна, установлены факторы, провоцирующие приливы жара и покраснения:
- Температурные воздействия: Горячие напитки (чай, кофе), острая пища, баня/сауна, резкие перепады температуры воздуха.
- Ультрафиолетовое излучение: Солнечные лучи – один из сильнейших провокаторов.
- Эмоциональные факторы: Стресс, волнение, сильные эмоции (гнев, смущение).
- Внешние раздражители: Грубые скрабы, спиртосодержащая косметика, агрессивные средства для умывания, сильный ветер.
- Некоторые продукты и напитки: Алкоголь (особенно красное вино), очень горячая еда, шоколад, сыры.
- Физическая нагрузка: Интенсивные тренировки, поднятие тяжестей.
- Медикаменты: Кортикостероидные мази (при длительном использовании), сосудорасширяющие препараты.
Основные подходы к лечению и уходу
Терапия направлена на контроль симптомов и увеличение периодов ремиссии. Обязательна консультация дерматолога для подтверждения диагноза и подбора схемы лечения:
- Наружная терапия:
- Азелаиновая кислота (гели, кремы) – уменьшает воспаление и папуло-пустулёзные высыпания.
- Метронидазол (крем, гель) – обладает противовоспалительным и антимикробным действием.
- Ивермектин (крем) – эффективен против демодекоза, часто сопутствующего розацеа.
- Бримонидин (гель) – сужает сосуды, временно уменьшает покраснение (не влияет на воспаление).
- Системная терапия (при умеренном и тяжёлом течении):
- Антибиотики тетрациклинового ряда (доксициклин в низких дозах) – длительный курс для подавления воспаления.
- Изотретиноин (в сложных случаях, особенно при ринофиме) – требует контроля врача из-за побочных эффектов.
- Аппаратные методы:
- Интенсивный импульсный свет (IPL) и лазеры на красителях (PDL) – коагулируют расширенные сосуды, уменьшают стойкое покраснение и жжение.
- CO2-лазер или электрокоагуляция – применяются для коррекции утолщённой кожи (ринофимы).
Ключевые принципы ухода за кожей
Правильный уход – основа управления розацеа и снижения частоты приливов жара:
| Что делать | Чего избегать |
|---|---|
| Использовать мягкие очищающие средства без мыла и спирта (пенки, мицеллярная вода). | Грубого скрабирования, пилингов с крупными абразивами, кислотных пилингов (кроме назначенных врачом). |
| Ежедневно применять солнцезащитные средства широкого спектра (SPF 30-50) с физическими фильтрами (диоксид титана, оксид цинка). | Продуктов с эфирными маслами, спиртом, ментолом, камфорой, сильными отдушками. |
| Выбирать увлажняющие кремы с церамидами, гиалуроновой кислотой, ниацинамидом, пантенолом (успокаивают, восстанавливают барьер). | Горячей воды для умывания, контрастных умываний, распаривания кожи. |
| Наносить средства аккуратными похлопывающими движениями, без трения. | Самостоятельного использования кортикостероидных мазей (могут усугубить состояние). |
Важно вести дневник триггеров, чтобы выявить и исключить индивидуальные провокаторы приливов жара. Сочетание медицинского лечения, профессиональных процедур, щадящего ухода и модификации образа жизни позволяет эффективно контролировать симптомы розацеа, значительно уменьшая частоту и интенсивность ощущения "горящего лица".
Реакция на острую пищу, алкоголь или горячие напитки
Употребление острой еды, алкоголя или горячих напитков вызывает резкое расширение кровеносных сосудов в коже лица. Капсаицин в перце чили или высокая температура чая/кофе напрямую раздражают нервные окончания, а алкоголь блокирует сосудосуживающие механизмы. Это приводит к мгновенному приливу крови, ощущению жара и видимому покраснению.
Интенсивность реакции зависит от индивидуальной чувствительности: у людей с тонкой кожей, розацеа или куперозом покраснение проявляется ярче и сохраняется дольше. Горячие напитки дополнительно повышают локальную температуру тканей, усиливая дискомфорт, а алкоголь провоцирует системное расширение сосудов по всему телу, включая лицо.
Как уменьшить дискомфорт
Для быстрого облегчения:
- Охладите кожу: приложите холодный компресс (смоченное в воде полотенце) на 5–7 минут.
- Умойтесь прохладной водой без агрессивных средств, чтобы не усилить раздражение.
- Выпейте стакан воды комнатной температуры – это нейтрализует действие капсаицина и снизит концентрацию алкоголя в крови.
Для профилактики:
- Избегайте триггеров: ограничьте острую пищу (особенно с перцем чили), алкоголь крепче 15% и напитки горячее 60°C.
- Комбинируйте раздражители: не употребляйте алкоголь одновременно с острой едой.
- Используйте барьерные кремы перед застольем: средства с диметиконом или церамидами снижают чувствительность кожи.
| Фактор | Механизм действия | Срочные меры |
|---|---|---|
| Острая пища | Капсаицин активирует рецепторы TRPV1, вызывая ложное ощущение ожога | Молоко или йогурт для нейтрализации |
| Алкоголь | Подавляет вазопрессин, провоцируя хаотичное расширение сосудов | Прием сорбентов (активированный уголь) |
| Горячие напитки | Тепловое воздействие напрямую усиливает кровоток | Полоскание рта прохладной водой |
При частых или болезненных приливах исключите системные заболевания (например, карциноидный синдром) – проконсультируйтесь с терапевтом или дерматологом.
Побочный эффект лекарственных препаратов
Некоторые медикаменты способны вызывать гиперемию (покраснение) и ощущение жара в лице из-за воздействия на сосуды, гормональный баланс или кожные рецепторы. Эта реакция может проявиться как сразу после приема, так и при длительном использовании средства.
Особенно часто провоцируют симптом сосудорасширяющие препараты, гормональные средства и вещества с фотосенсибилизирующими свойствами. Интенсивность жара варьируется от легкого тепла до выраженного чувства "горения", иногда сопровождается зудом или сыпью.
Распространенные группы препаратов
- Гипотензивные средства (нифедипин, амлодипин) – расслабляют гладкую мускулатуру сосудов.
- Гормональные препараты (кортикостероиды, оральные контрацептивы) – влияют на микроциркуляцию.
- Антибиотики (тетрациклины, сульфаниламиды) – повышают фоточувствительность кожи.
- НПВП (никотиновая кислота, некоторые обезболивающие) – вызывают выброс гистамина.
- Антидепрессанты и нейролептики – нарушают терморегуляцию.
Важно! При появлении симптома:
- Проверьте аннотацию к лекарству в разделе "Побочные эффекты".
- Не прекращайте прием препарата резко без консультации врача.
- Измерьте давление/температуру для исключения гипертонического криза или воспаления.
| Действие при подозрении на побочный эффект | Чего избегать |
| Записать название препарата и время появления жара | Самостоятельной замены лекарств |
| Обратиться к назначившему средство врачу | Применения сосудосуживающих капель/мазей без диагностики |
| Использовать холодные компрессы (на 5-7 мин) | Спиртовых лосьонов и агрессивного пилинга |
Эмоциональный стресс и выброс адреналина
При стрессе или сильных эмоциях (волнение, страх, гнев) надпочечники активно выбрасывают адреналин в кровь. Этот гормон готовит организм к реакции "бей или беги": учащает сердцебиение, повышает давление и перенаправляет кровь к мышцам. Однако у некоторых людей адреналин вызывает резкое расширение мелких сосудов (капилляров) в коже лица, что усиливает приток крови и провоцирует ощущение жара и покраснение.
Такая реакция особенно характерна для людей с чувствительной вегетативной нервной системой или склонностью к эритрофобии (страху покраснеть). Даже незначительное смущение может запустить порочный круг: волнение → выброс адреналина → покраснение → усиление смущения → новый выброс гормонов.
Как уменьшить покраснение при стрессе:
- Дыхательные техники: Медленные глубокие вдохи через нос и выдохи через рот (4-7-8 методика) снижают уровень адреналина.
- Холодная вода: Умывание или компресс на лицо сужают капилляры.
- Когнитивно-поведенческая терапия (КПТ): Помогает контролировать реакцию на стресс и разорвать цикл "волнение-покраснение".
- Физическая активность: Регулярные тренировки нормализуют реакцию на адреналин.
- Медитация/майндфулнесс: Учат осознанно переключать внимание и снижать тревожность.
Если приливы повторяются часто и без очевидных причин, важно исключить медицинские факторы (аллергия, розацеа, гормональные нарушения), обратившись к терапевту или дерматологу.
Обезвоживание организма и сухость кожных покровов
Недостаточное потребление воды напрямую влияет на состояние кожи, делая её сухой, стянутой и чувствительной. При дефиците влаги в организме кровь сгущается, ухудшается микроциркуляция, а кожа лица, имеющая тонкий гидролипидный барьер, одной из первых реагирует покраснением и ощущением жара. Это особенно заметно в условиях сухого воздуха, ветра или перепадов температур.
Хроническое обезвоживание приводит к снижению эластичности эпидермиса, шелушению и усилению раздражения. Капилляры расширяются, пытаясь компенсировать недостаток кислорода и питательных веществ, что проявляется стойким румянцем или внезапными приливами жара даже без физической нагрузки. Состояние усугубляется употреблением кофеина, алкоголя или солёной пищи.
Способы восстановления водного баланса
Для устранения симптомов необходимо:
- Нормализовать питьевой режим: 30 мл воды на 1 кг веса ежедневно. Первый стакан – сразу после пробуждения.
- Использовать гидрофиксаторы в уходе за кожей:
- Гиалуроновая кислота (сыворотки, гели)
- Глицерин (лёгкие эмульсии)
- Пантенол (успокаивающие маски)
- Избегать агрессивных средств: спиртосодержащих тоников, скрабов, щелочного мыла.
| Продукт | Действие |
|---|---|
| Минеральная вода (без газа) | Восполняет электролиты |
| Огурцы, кабачки, арбуз | Содержат структурированную воду |
| Льняное семя | Удерживает влагу за счёт Омега-3 |
При сильной сухости наносить увлажняющий крем на влажную кожу после умывания, а в отопительный сезон использовать увлажнители воздуха (оптимальная влажность – 40-60%). Если симптомы сохраняются более 3 дней несмотря на коррекцию питьевого режима, требуется консультация дерматолога для исключения сопутствующих заболеваний.
Механическое раздражение: трение или неправильная депиляция
Кожа лица, особенно чувствительная, крайне восприимчива к физическому воздействию. Механическое раздражение – один из самых распространенных триггеров внезапного и сильного покраснения, ощущения жара. Такое раздражение повреждает верхние слои эпидермиса, вызывает местное воспаление и расширение поверхностных капилляров, что и проявляется как "горение" лица.
Основные источники механической травмы кожи лица – это интенсивное трение и процедуры удаления волос (депиляция). Оба фактора нарушают естественный защитный барьер, делая кожу уязвимой, раздраженной и склонной к покраснению в ответ даже на незначительные последующие воздействия.
Источники раздражения и их последствия
1. Трение:
- Грубое вытирание полотенцем: Активное растирание лица жестким полотенцем после умывания – классическая причина. Это буквально "сдирает" верхний слой кожи.
- Использование агрессивных скрабов или щеток: Слишком частый пилинг, применение средств с крупными, острыми частицами или жестких щеток для очищения вызывает микротравмы.
- Ношение грубых тканей: Шарфы, воротники свитеров из колючих материалов (например, шерсти) могут постоянно тереться о кожу щек и подбородка.
- Привычка тереть лицо руками: Неосознанное потирание глаз, щек или лба, особенно грязными руками, раздражает кожу.
2. Неправильная депиляция:
- Бритье: Использование тупой бритвы, бритье против роста волос, отсутствие смягчающих средств (геля/пены) или слишком сильное надавливание приводит к порезам, микротравмам и сильному раздражению ("бритвенной сыпи").
- Депиляция воском/сахаром (шугаринг): Резкое удаление восковых полосок или сахарной пасты травмирует волосяные фолликулы и окружающую кожу. Особенно болезненно и чревато покраснением на чувствительной коже или при использовании слишком горячего воска.
- Эпиляция (эпилятором): Механическое выдергивание волосинок аппаратом – значительный стресс для кожи, часто вызывающий мгновенное покраснение и отек.
- Последствия депиляции: Помимо немедленного покраснения и жжения, неправильная техника может привести к врастанию волос, появлению гнойничков и длительному воспалению.
Как минимизировать раздражение
Снизить риск покраснения из-за механического воздействия помогут следующие меры:
- Правильное вытирание: Промокайте лицо мягким, чистым полотенцем из натуральных материалов (бамбук, микрофибра, хлопок) легкими прикосновениями. Избегайте растирания.
- Щадящий уход: Отдавайте предпочтение мягким очищающим средствам (мицеллярная вода, молочко, нежные гели). Используйте скрабы только с мелкими округлыми частицами и не чаще 1-2 раз в неделю, если кожа не раздражена. Аппликаторы (спонжи, щетки) должны быть мягкими.
- Аккуратная депиляция:
- Перед бритьем распарьте кожу и нанесите обильно пену/гель.
- Брейте по направлению роста волос острой бритвой.
- Перед воском/шугарингом убедитесь, что кожа чистая и сухая, а воск не слишком горячий.
- При использовании эпилятора предварительно очистите кожу и продезинфицируйте насадки, после процедуры нанесите успокаивающее средство.
- Последующий уход: После любой депиляции или потенциально раздражающей процедуры (пилинг) обязательно нанесите успокаивающее и восстанавливающее средство (пантенол, алоэ вера, средства с бисабололом, аллантоином). Избегайте спиртосодержащих тоников и активных компонентов (кислоты, ретинол) сразу после травмирующего воздействия.
- Защита: В холодную ветреную погоду защищайте лицо мягким шарфом из не раздражающих материалов (кашемир, мягкий хлопок).
Экстренные методы охлаждения кожи в домашних условиях
При резком покраснении и жжении лица действуйте немедленно, чтобы предотвратить усиление симптомов и повреждение кожи. Первоочередная задача – быстро снизить локальную температуру тканей, сузить расширенные сосуды и успокоить раздражение.
Избегайте агрессивных средств (спирт, лед напрямую, кислые растворы), которые могут усугубить состояние. Соблюдайте осторожность при аллергиях и чувствительной коже.
Быстрые способы охлаждения
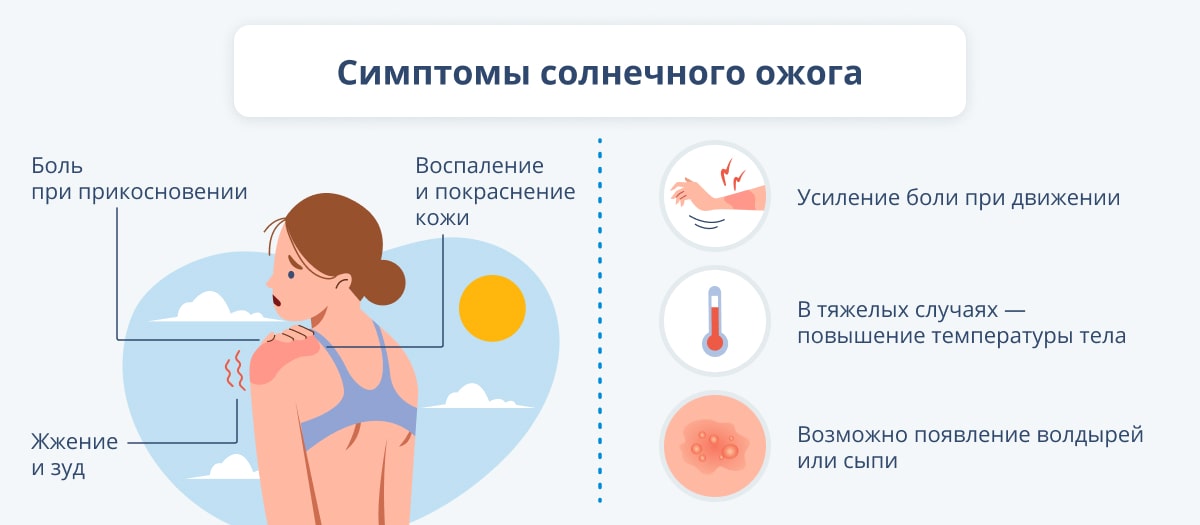
- Холодные компрессы: Смочите марлю в ледяной воде, отожмите и приложите к лицу на 2-3 минуты. Повторите 3-4 раза, каждый раз охлаждая ткань заново.
- Термальная вода или гидролат: Распыляйте средство с расстояния 20 см, давая жидкости испариться естественно (не вытирайте!). Подойдут составы с ромашкой или алоэ.
- Охлаждённые гелевые маски: Предварительно замороженную маску (обернутую в тонкую х/б ткань) держите на лице не дольше 7 минут.
| Метод | Длительность | Особые указания |
|---|---|---|
| Компресс из зеленого чая | 4-5 минут | Используйте остывший напиток без сахара |
| Кубики льда с травами | Не более 30 секунд на зону | Всегда оборачивайте в 2 слоя марли |
- После процедур: Промокните кожу бумажной салфеткой, нанесите успокаивающий крем с пантенолом или церамидами.
- Важно: При сохранении жжения дольше 1 часа, появлении отека или сыпи обратитесь к врачу.
Подбор гипоаллергенной косметики для чувствительной кожи

Чувствительная кожа, склонная к покраснению и ощущению жжения, требует особого подхода при выборе косметики. Неподходящие средства могут усугубить проблему из-за содержания агрессивных компонентов, нарушающих защитный барьер эпидермиса. Гипоаллергенная косметика минимизирует риски раздражения благодаря специальным формулам.
Ключевая задача – исключить вещества, провоцирующие аллергические реакции или механическое раздражение. Важно анализировать состав продуктов перед покупкой, ориентируясь на маркировку "для чувствительной кожи", "гипоаллергенно" или "dermatologist-tested". Однако даже такие пометки не гарантируют полной безопасности без индивидуальной проверки.
Критерии выбора и правила использования
Компоненты, которых следует избегать:
- Алкоголь (денатурированный, этиловый) – вызывает сухость и разрушает липидный слой.
- Отдушки и эфирные масла – частые провокаторы аллергии.
- Парабены, SLS, SLES – агрессивные консерванты и ПАВ.
- Ретиноиды, AHA/BHA-кислоты в высоких концентрациях.
Рекомендуемые ингредиенты:
- Успокаивающие: пантенол, бисаболол, аллантоин.
- Увлажняющие: гиалуроновая кислота, глицерин, сквалан.
- Восстанавливающие: церамиды, масло ши, ниацинамид.
| Тип средства | Особенности выбора |
| Очищение | Мягкие муссы/мицеллярная вода без спирта, с нейтральным pH |
| Увлажнение | Кремы с окклюзивными компонентами (диметикон) для защиты барьера |
| Солнцезащита | Минеральные фильтры (оксид цинка, диоксид титана) |
Тестирование: Наносите новый продукт на зону за ухом или предплечье на 48 часов. При отсутствии реакции используйте минимальное количество на лице 2-3 дня. Предпочтение – аптечным брендам (La Roche-Posay, Avene, Bioderma) с минималистичным составом.
Диагностика и лечение купероза у дерматолога
При подозрении на купероз дерматолог начинает с тщательного визуального осмотра кожи лица под ярким светом, часто используя дерматоскоп для детального изучения состояния сосудов и капилляров. Важно дифференцировать купероз от розацеа (хотя купероз часто является его ранней стадией), аллергических реакций, фотодерматита или себорейного дерматита, которые могут вызывать схожее покраснение.
Врач подробно собирает анамнез: уточняет длительность и характер симптомов (жжение, покалывание, сухость), факторы, провоцирующие обострения (температура, солнце, стресс, пища, косметика), образ жизни пациента, применяемые уходовые средства и лекарства, наличие сосудистых заболеваний у родственников. Это помогает выявить основные триггеры и подобрать эффективную тактику.
Стратегии лечения купероза
Лечение купероза всегда комплексное, сочетающее профессиональные процедуры, домашний уход и коррекцию образа жизни. Основные направления:
- Наружная терапия: Дерматолог назначает кремы и сыворотки с активными компонентами, укрепляющими сосудистые стенки и снижающими реактивность капилляров:
- Витамин К и Рутин (Витамин Р)
- Экстракты центеллы азиатской, каштана, гамамелиса, арники
- Азелаиновая кислота
- Зеленый пигмент для маскировки красноты
- Аппаратная косметология: Это основной метод для устранения видимых сосудистых звездочек (телеангиэктазий) и уменьшения общего покраснения:
Выбор метода зависит от типа, глубины и распространенности сосудов, фототипа кожи. Требуется курс процедур.Процедура Принцип действия Эффект Лазерная терапия (IPL, Nd:YAG, диодный) Световая энергия избирательно поглощается гемоглобином, нагревая и "склеивая" стенки сосуда Удаление телеангиэктазий, уменьшение диффузной эритемы Фототерапия (IPL) Широкополосный импульсный свет воздействует на гемоглобин и стимулирует фибробласты Устранение сосудистой сетки, улучшение тонуса кожи, общее осветление Электрокоагуляция Точечное воздействие высокочастотным током на сосуд игольчатым электродом Удаление единичных выраженных капилляров - Системная терапия (при необходимости): При выраженном воспалении, жжении или если купероз является частью розацеа, врач может назначить:
- Короткие курсы антибиотиков (тетрациклинового ряда)
- Ангиопротекторы для укрепления сосудов внутрь
- Антигистаминные препараты при сильном зуде/отеке
- Коррекция образа жизни и ухода: Дерматолог даст обязательные рекомендации:
- Защита от солнца: Круглогодичное использование кремов с SPF 30-50+ (физические фильтры - оксид цинка, диоксид титана - предпочтительны)
- Защита от экстремальных температур: Избегать бани, сауны, длительного пребывания на морозе/ветру, горячих напитков и пищи.
- Щадящий уход: Очищение мягкими пенками/мицеллярной водой, отказ от скрабов, грубых полотенец, тоников со спиртом.
- Диета: Ограничение острой, очень горячей пищи, алкоголя, кофе.
- Управление стрессом.
Регулярные контрольные визиты к дерматологу необходимы для оценки динамики, коррекции терапии, своевременного проведения поддерживающих аппаратных процедур (обычно 1-2 раза в год) и профилактики прогрессирования купероза в розацеа. Строгое соблюдение рекомендаций врача – ключ к стойкой ремиссии и здоровому цвету лица.
Когда обязательно нужна консультация врача: тревожные признаки
Сильное или частое покраснение лица требует медицинской оценки, если сопровождается дополнительными симптомами, указывающими на системные нарушения. Игнорирование этих признаков может привести к прогрессированию скрытых патологий и осложнениям.
Особую настороженность должны вызывать ситуации, когда гиперемия лица возникает внезапно, без очевидных провоцирующих факторов (жара, стресс, острая пища), либо сохраняется длительное время, не уменьшаясь самостоятельно. Это может сигнализировать о серьезных внутренних проблемах.
Ключевые симптомы, требующие срочного обращения к специалисту:

- Отек лица, губ или языка – особенно быстро нарастающий, что может указывать на аллергическую реакцию (ангионевротический отек) и риск удушья.
- Ощущение жара в сочетании с лихорадкой (температура тела выше 38°C), ознобом, потливостью – возможные признаки инфекции или воспалительного процесса.
- Сильная головная боль, особенно пульсирующая, локализованная в одной области, нарушения зрения (мелькание мушек, нечеткость), тошнота или рвота – могут свидетельствовать о гипертоническом кризе, мигрени или неврологических проблемах.
- Затрудненное дыхание, хрипы, чувство стеснения в груди, учащенное сердцебиение (тахикардия) или боль в сердце – указывают на возможные кардиологические или респираторные нарушения.
- Изменения сознания: спутанность, дезориентация, сильная сонливость, обморок – крайне опасные признаки, требующие немедленного вызова скорой помощи.
- Сыпь специфического вида:
- В форме "бабочки" на носу и щеках – характерный признак системной красной волчанки.
- Фиолетовые или темно-красные пятна, не исчезающие при надавливании – могут быть симптомом васкулита.
- Одностороннее покраснение лица с четкой границей, сопровождающееся болью или жжением – возможный признак рожистого воспаления или невралгии.
- Упорное шелушение, мокнутие, образование корок или гнойничков на фоне красноты – свидетельство возможной дерматологической инфекции (бактериальной, грибковой) или тяжелой формы дерматита.
Список источников
При подготовке материалов использовались данные из авторитетных медицинских, дерматологических и физиологических источников. Акцент сделан на научно подтверждённую информацию о механизмах покраснения лица и доказательных методах коррекции.
Все рекомендации носят ознакомительный характер. При стойких симптомах необходима консультация профильных специалистов для точной диагностики и назначения терапии с учётом индивидуальных особенностей пациента.
Медицинская и научная литература

- Клинические рекомендации по диагностике и лечению розацеа (Российское общество дерматовенерологов и косметологов)
- Глава "Физиология микроциркуляции кожи" в учебнике "Дерматовенерология" под ред. Ю.С. Бутова
- Монография "Аллергодерматозы: клиника, диагностика" А.Н. Пампура
- Статья "Психосоматические аспекты дерматологических заболеваний" (Журнал неврологии и психиатрии им. С.С. Корсакова)
- Руководство "Эндокринные дерматопатии" (Национальный медицинский исследовательский центр эндокринологии)
- Методические рекомендации "Дифференциальная диагностика эритемы лица" (Кафедра кожных болезней Первого МГМУ им. И.М. Сеченова)
- Исследование "Влияние экзогенных факторов на кожный барьер" (Российский журнал кожных и венерических болезней)
