Паховая грыжа - может ли она пройти самостоятельно?
Статья обновлена: 01.03.2026
Паховая грыжа – распространённое состояние, при котором органы брюшной полости выпячиваются через ослабленный участок в паховом канале. Многие пациенты задаются вопросом: способно ли это образование исчезнуть самостоятельно без медицинского вмешательства.
В этой статье мы детально разберём механизм развития патологии, факторы, влияющие на её прогрессирование, и главное – научно обоснуем, почему паховая грыжа не может разрешиться сама по себе. Отсутствие лечения способно привести к опасным осложнениям, и понимание этого принципа критически важно для сохранения здоровья.
Анатомические причины грыжи в паху
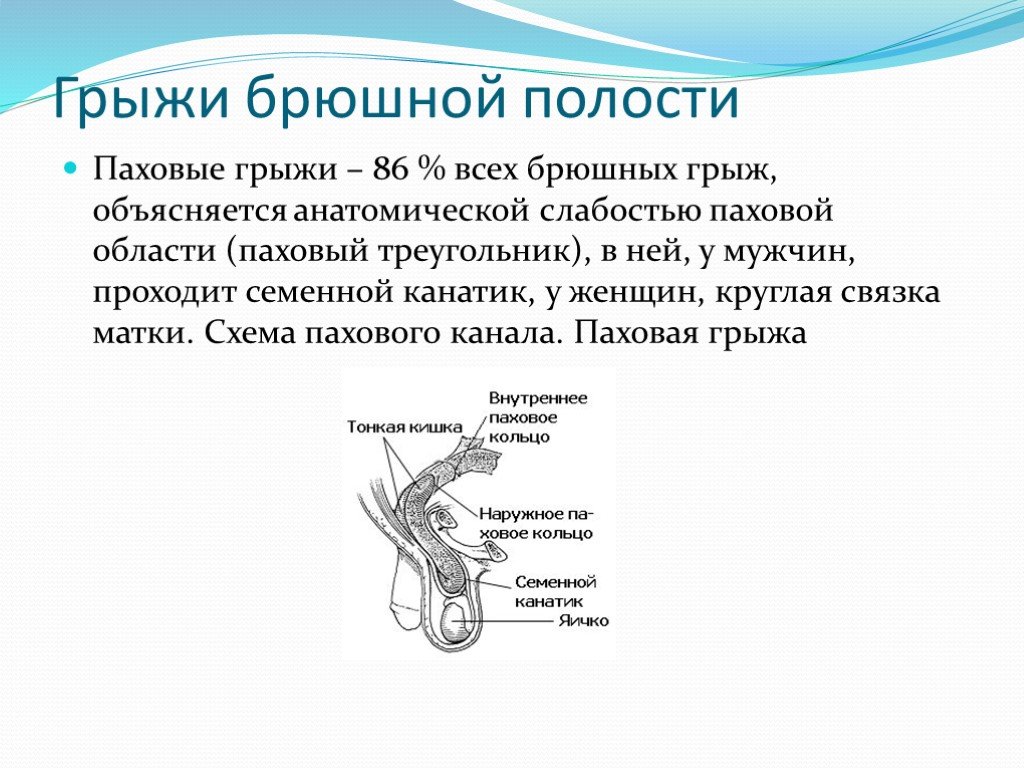
Паховый канал представляет собой естественное щелевидное отверстие в нижней части брюшной стенки, через которое у мужчин проходит семенной канатик, а у женщин – круглая связка матки. Этот канал формируется мышцами и апоневрозами (сухожильными пластинами) живота и в норме обладает ограниченным диаметром, достаточным только для прохождения анатомических структур.
Стенки канала образуются поперечной, внутренней косой и наружной косой мышцами живота, а также их апоневрозами и паховой связкой. Нижняя стенка представлена паховой связкой и лонной костью, верхняя – краями внутренней косой и поперечной мышц живота. Передняя стенка укреплена апоневрозом наружной косой мышцы, задняя – поперечной фасцией.
Ключевые слабые места

Несколько факторов делают паховую область уязвимой для формирования грыж:
- Наружное паховое кольцо: Расширение в апоневрозе наружной косой мышцы живота, служащее выходным отверстием канала. Ослабление тканей вокруг него создает точку минимального сопротивления.
- Внутреннее паховое кольцо: Вход в канал, расположенный в поперечной фасции. Увеличение его диаметра из-за истончения фасции или повышенного внутрибрюшного давления позволяет органам проникать в канал.
- Паховая ямка: Участок на внутренней поверхности брюшной стенки, лишенный мышечного слоя, расположенный напротив внутреннего кольца. Прямые грыжи образуются именно здесь.
- Семенной канатик/круглая связка матки: Наличие этих структур создает "путь наименьшего сопротивления" для выпячивания брюшины и органов.
Ослабление структур, образующих стенки канала и кольца, является фундаментальной анатомической причиной. Это ослабление может быть:
- Врожденным: Неполное заращение влагалищного отростка брюшины у младенцев (частая причина косых грыж у детей) или изначально более широкое паховое кольцо.
- Приобретенным: Возрастная дегенерация тканей, повреждение нервов, иннервирующих мышцы паховой области, истончение апоневрозов и фасций из-за системных заболеваний или хронического перенапряжения.
Основные симптомы паховой грыжи
Наиболее характерным признаком паховой грыжи является появление мягкого выпячивания или припухлости в области паха. Это выпячивание обычно становится заметнее в вертикальном положении, при кашле, чихании или физическом напряжении и может уменьшаться или исчезать в положении лежа. На начальных этапах образование может не вызывать болевых ощущений, но создает визуально различимую асимметрию.
По мере развития грыжи возникают дискомфорт и тянущие боли в паховой зоне, усиливающиеся при нагрузке или длительном стоянии. У мужчин грыжевое выпячивание часто распространяется в мошонку, приводя к её увеличению. У женщин боль может локализоваться в области лобка или половых губ. Симптомы обычно прогрессируют при повышении внутрибрюшного давления.
Ключевые проявления
- Видимое выпячивание в паху, меняющее размер при смене позы или нагрузке.
- Тупая боль или дискомфорт, иррадиирующие в нижнюю часть живота, бедро или поясницу.
- Ощущение тяжести, давления или жжения в пораженной области.
- Увеличение мошонки у мужчин (при пахово-мошоночной грыже).
- Затруднения при ходьбе, наклонах или физической активности.
| Сопутствующие признаки | Примечания |
| Урчание в области выпячивания | При попадании в грыжевой мешок петель кишечника |
| Тошнота, запоры | Возникают при ущемлении или вовлечении органов ЖКТ |
Ключевые факторы риска развития грыжи
Основные факторы риска паховой грыжи связаны с анатомической слабостью брюшной стенки и хроническим повышением внутрибрюшного давления. Врожденные дефекты соединительной ткани или незаращение влагалищного отростка брюшины создают предпосылки для выпячивания. У взрослых ослабление мышц прогрессирует с возрастом, особенно при отсутствии регулярной физической активности, поддерживающей тонус паховой области.
Систематическое воздействие высокого внутрибрюшного давления – критический провоцирующий элемент. Это состояние возникает при хронических запорах, надсадном кашле (например, у курильщиков), затрудненном мочеиспускании из-за аденомы простаты или профессиональной деятельности, связанной с подъемом тяжестей. Ожирение и беременность также увеличивают нагрузку на паховый канал, растягивая его структуры.
Категории и примеры факторов
- Физиологические особенности
- Мужской пол (анатомия пахового канала)
- Возраст старше 40 лет (дегенерация тканей)
- Недоношенность (незавершенное развитие мышц)
- Патологические состояния
- ХОБЛ, бронхиальная астма (хронический кашель)
- Аденома простаты, запоры (регулярное натуживание)
- Кистозный фиброз
- Внешние воздействия
- Профессии с тяжелым физическим трудом
- Интенсивные силовые тренировки
- Предшествующие операции на брюшной полости
- Генетика и образ жизни
- Наследственная слабость соединительной ткани
- Курение (нарушение синтеза коллагена)
- Резкое похудение с потерей мышечной массы
Почему грыжа формируется в паховом канале
Паховый канал представляет собой естественное анатомическое слабое место в передней брюшной стенке. Это узкий щелевидный проход длиной 4-6 см, через который у мужчин проходит семенной канатик, а у женщин – круглая связка матки. Его стенки образованы мышцами и фасциями, но не обеспечивают абсолютной герметичности.
Постоянное давление внутренних органов на стенки канала создает предпосылки для выпячивания брюшины. При ослаблении или повреждении поддерживающих структур формируется грыжевые ворота – патологическое отверстие, через которое органы брюшной полости (чаще кишечник или сальник) выходят за пределы анатомической полости.
Ключевые факторы образования
Основные причины развития грыжи в этой зоне:
- Анатомическая уязвимость
Канал не имеет сплошного мышечного слоя, его нижняя стенка образована лишь связками и апоневрозом - Повышение внутрибрюшного давления
Хронический кашель, запоры, подъем тяжестей или ожирение создают избыточную нагрузку на слабые участки - Дегенерация тканей
Возрастное снижение синтеза коллагена, курение или системные заболевания ослабляют соединительную ткань - Врожденные особенности
Незаращение влагалищного отростка брюшины у мужчин создает предрасположенность к косым грыжам
Усугубляющую роль играют травмы паховой области, послеоперационные рубцы, а также профессиональные нагрузки. Прямые грыжи чаще возникают из-за приобретенного истончения поперечной фасции, тогда как косые связаны с расширением глубокого пахового кольца.
Механизм образования грыжевого мешка
Грыжевой мешок формируется из париетального листка брюшины – тонкой серозной оболочки, выстилающей стенки брюшной полости. Под воздействием повышенного внутрибрюшного давления (при физической нагрузке, кашле, ожирении) происходит растяжение и выпячивание брюшины в наиболее слабые зоны паховой области. Такими уязвимыми точками являются естественные анатомические каналы: внутреннее паховое кольцо, паховый треугольник или ослабленные участки послеоперационных рубцов.
Постепенно брюшина образует мешкообразное выпячивание, которое проникает в паховый канал через дефект мышечно-апоневротического слоя. Внутри этого формирующегося мешка создается отрицательное давление, способствующее дальнейшему смещению внутренних органов. На начальном этапе грыжа может быть вправимой, но структурные изменения тканей уже начались.
Этапы формирования мешка
Процесс развивается последовательно:
- Расширение грыжевых ворот: Слабость мышц и связок приводит к увеличению диаметра пахового канала.
- Инвагинация брюшины: Брюшинный листок втягивается в канал, образуя начальный карман.
- Прогрессирующее выпячивание: Под давлением органов мешок удлиняется, достигая подкожной клетчатки.
- Адгезии и невправимость: Стенки мешка срастаются с окружающими тканями, а внутренние органы (сальник, кишечник) фиксируются рубцами.
| Фактор риска | Влияние на процесс |
| Врожденные дефекты | Незаращение влагалищного отростка брюшины создает готовый мешок |
| Дистрофия мышц | Снижает сопротивление давлению, расширяя ворота |
| Хроническое напряжение | Постоянная нагрузка ускоряет растяжение брюшины |
Ключевая особенность: Образовавшийся грыжевой мешок представляет собой необратимое анатомическое изменение. Его стенки подвергаются фиброзу, а ворота постепенно расширяются под давлением органов. Самостоятельное исчезновение невозможно из-за отсутствия регенерации мышечно-апоневротических структур и постоянного воздействия внутрибрюшного давления.
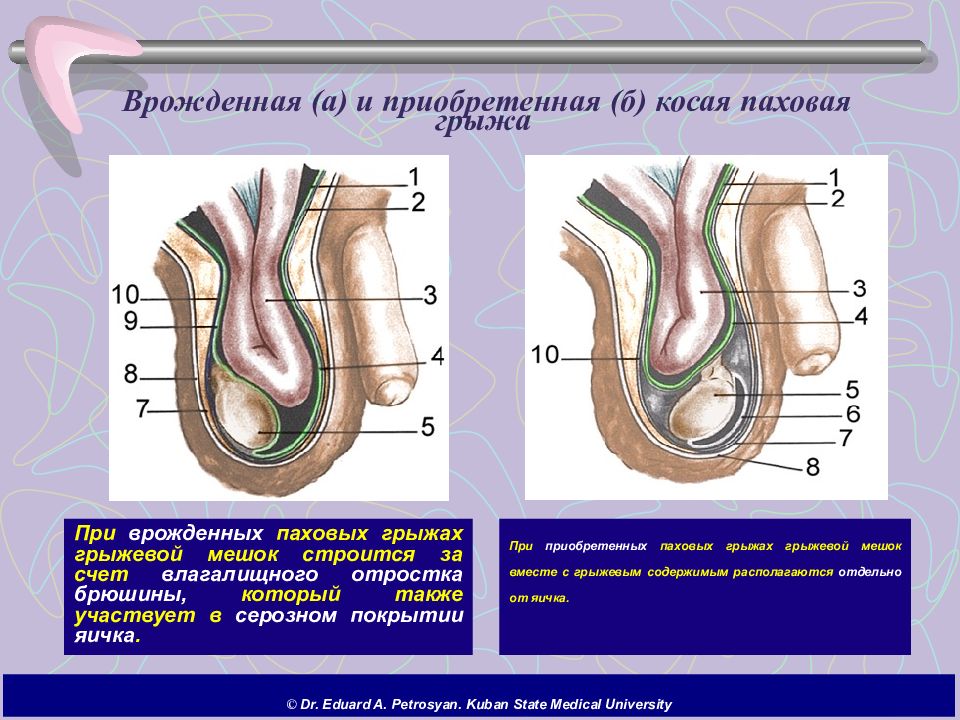
Различия врожденных и приобретенных грыж
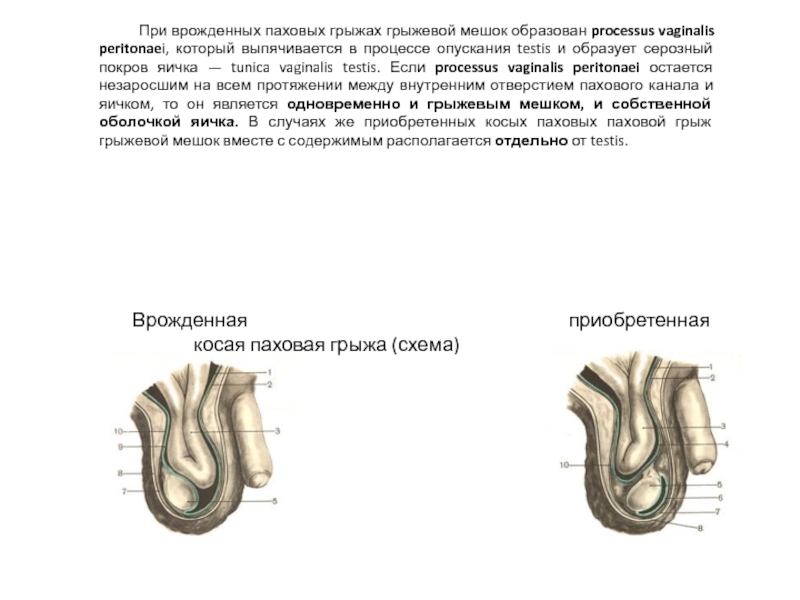
Врожденные паховые грыжи формируются во внутриутробном периоде из-за незаращения влагалищного отростка брюшины. Этот канал в норме закрывается после опускания яичек у мальчиков или фиксации круглой связки матки у девочек. Если процесс нарушается, образуется готовый грыжевой мешок, проявляющийся в первые месяцы или годы жизни. Такие грыжи чаще диагностируются у недоношенных детей и мальчиков.
Приобретенные грыжи развиваются в течение жизни под воздействием факторов, ослабляющих паховый канал: возрастная дегенерация тканей, резкое повышение внутрибрюшного давления (подъем тяжестей, хронический кашель), травмы или послеоперационные осложнения. Грыжевой мешок формируется постепенно через ослабленные участки мышц и фасций, преимущественно у взрослых. Ключевое отличие – в механизме образования и времени проявления.
Сравнительные характеристики
| Критерий | Врожденные | Приобретенные |
|---|---|---|
| Механизм возникновения | Анатомический дефект (незаращение отростка брюшины) | Ослабление мышечно-связочного аппарата |
| Время проявления | Детский возраст (часто до 1 года) | Взрослый и пожилой возраст |
| Связь с полом | Преимущественно у мальчиков (соотношение 8:1) | Чаще у мужчин (особенно после 40 лет) |
| Факторы риска | Недоношенность, генетическая предрасположенность |
|
| Прогноз на самостоятельное исчезновение | Возможно у младенцев до 6 месяцев при малых размерах | Крайне низкий. Требует хирургического лечения |
У младенцев с врожденными грыжами допустимо наблюдение до 5-6 месяцев из-за шанса самопроизвольного закрытия канала. Приобретенные грыжи у взрослых не регрессируют, так как связаны с необратимым изменением тканей. Консервативные методы (бандажи) лишь временно сдерживают рост, но не устраняют причину. Единственным эффективным лечением для обоих типов в перспективе остается герниопластика.
Косые и прямые паховые грыжи
Косые паховые грыжи проходят через глубокое паховое кольцо, следуя по паховому каналу рядом с семенным канатиком (у мужчин) или круглой связкой матки (у женщин). Они могут достигать мошонки или половых губ, чаще возникают в молодом возрасте и бывают врожденными. Их траектория направлена косо – от боковой паховой ямки вниз и медиально.
Прямые паховые грыжи выпячиваются через ослабленную заднюю стенку пахового канала в области медиальной паховой ямки. Они располагаются кнутри от сосудов, не опускаются в мошонку и обычно развиваются у взрослых из-за возрастной дегенерации мышц или хронических нагрузок. Такие грыжи идут прямым путем через брюшную стенку.
Ключевые различия
| Критерий | Косая грыжа | Прямая грыжа |
|---|---|---|
| Локализация выхода | Латеральная паховая ямка (глубокое кольцо) | Медиальная паховая ямка (треугольник Гессельбаха) |
| Отношение к сосудам | Латеральнее нижних надчревных сосудов | Медиальнее нижних надчревных сосудов |
| Распространение | Может опускаться в мошонку/половые губы | Остается в паховой области |
| Причина | Незаращение влагалищного отростка или слабость канала | Атрофия поперечной фасции и мышц |
Оба типа грыж не исчезают самостоятельно из-за анатомического дефекта стенки. Прямые грыжи реже ущемляются, но склонны к прогрессированию при кашле или физическом напряжении. Косые чаще осложняются ущемлением, особенно в детском возрасте.
Диагностика основана на:
- Пальпации пахового канала в вертикальном/горизонтальном положении
- Определении отношения грыжи к лонному бугорку
- Симптоме «толчка» при кашле
- УЗИ для визуализации грыжевых ворот
Определение вправимой и невправимой грыжи
Вправимая паховая грыжа характеризуется способностью грыжевого содержимого (петли кишечника, сальник) свободно возвращаться в брюшную полость при изменении положения тела или лёгком ручном надавливании. Выпячивание исчезает самостоятельно в горизонтальном положении или при пальцевом вправлении, не вызывая интенсивной боли.
Невправимая паховая грыжа отличается фиксацией содержимого грыжевого мешка в выпяченном состоянии из-за образования спаек между стенками мешка и органами. Попытки ручного вправления неэффективны или невозможны, сопровождаются дискомфортом. Такое состояние исключает самостоятельное разрешение патологии и требует обязательного медицинского вмешательства.
Ключевые отличия
| Вправимая грыжа | Невправимая грыжа |
|---|---|
| Содержимое свободно перемещается в брюшную полость | Содержимое фиксировано в грыжевом мешке |
| Может временно исчезать (лёжа, после вправления) | Постоянное видимое выпячивание |
| Риск ущемления существует, но ниже | Высокий риск ущемления и осложнений |
| Показано плановое хирургическое лечение | Требует неотложной операции при ущемлении |
Переход вправимой грыжи в невправимую форму происходит постепенно из-за хронического воспаления и формирования соединительнотканных сращений. Этот процесс необратим: невправимая грыжа не способна исчезнуть самостоятельно и представляет прямую угрозу развития жизнеопасных осложнений.
Почему паховая грыжа не исчезает самостоятельно
Паховая грыжа возникает из-за дефекта в мышечно-апоневротическом слое брюшной стенки. Этот дефект формирует "грыжевые ворота" – постоянное отверстие, через которое органы брюшной полости выходят под кожу. Самостоятельное заживление тканей в этой области невозможно, так как мышцы и фасции не срастаются при наличии постоянного давления внутренних органов.
Грыжевой мешок с содержимым (петли кишечника, сальник) создаёт непрерывное напряжение в области дефекта. Каждое движение тела, кашель или натуживание увеличивают внутрибрюшное давление, выталкивая органы в грыжевой канал. Это механически препятствует сближению краёв дефекта и формированию рубцовой ткани.
Ключевые причины отсутствия самоизлечения
- Необратимость анатомического дефекта: Расхождение мышечных волокон или разрыв апоневроза не регенерируют самостоятельно. Ткани не срастаются без хирургического сближения и фиксации.
- Постоянное давление: Внутрибрюшное давление при ходьбе, подъёме тяжестей или даже дыхании проталкивает органы в грыжевой мешок, расширяя ворота.
- Отсутствие рубцевания: Для заживления необходимо плотное соприкосновение краёв дефекта. Грыжевое содержимое блокирует этот процесс, выступая как распорка.
- Прогрессирующее растяжение тканей: Со временем грыжевые ворота расширяются из-за нагрузки, а мышцы атрофируются по краям дефекта, усугубляя проблему.
Единственным способом устранить грыжу является хирургическое вмешательство. Операция ликвидирует дефект путём пластики грыжевых ворот собственными тканями или сетчатым имплантом, что физически невозможно при естественных процессах организма.
Плотность грыжевых ворот как основное препятствие
Грыжевые ворота в паховой области представляют собой отверстие в мышечно-апоневротическом слое брюшной стенки, через которое происходит выпячивание содержимого брюшной полости. Плотность и ригидность тканей, формирующих эти ворота, играют ключевую роль в невозможности самостоятельного разрешения грыжи. Соединительная ткань апоневроза и мышц не обладает эластичностью, достаточной для значительного расширения или сокращения.
Структурные особенности грыжевых ворот обусловлены их анатомической природой: они образованы плотными волокнами коллагена и эластина, которые в норме выполняют защитную и поддерживающую функции. При формировании грыжи края ворот подвергаются фиброзным изменениям – ткани уплотняются и грубеют, формируя жесткий "воротник". Этот процесс необратим без хирургического вмешательства.
Механизмы блокировки самопроизвольного вправления
Основные факторы, препятствующие закрытию ворот:
- Постоянное давление содержимого грыжи – органы брюшной полости (чаще сальник или кишечник) создают перманентную нагрузку на края отверстия, растягивая их.
- Фиброзная трансформация тканей – хроническое воспаление приводит к замещению эластичных волокон рубцовой тканью, снижая растяжимость.
- Анатомическая локализация – паховый канал имеет сложную структуру с жесткими анатомическими границами (паховая связка, апоневроз косой мышцы).
| Стадия грыжи | Состояние ворот | Возможность регресса |
| Начальная | Мягкие края, минимальный фиброз | Теоретически возможна при устранении провоцирующих факторов |
| Сформированная | Плотные кальцинированные края, рубцевание | Нулевая |
Даже при временном вправлении выпячивания плотные края ворот сохраняют свой размер и форму, создавая постоянный "тоннель" для повторного выхода органов. Попытки консервативного лечения (бандажи, ограничение нагрузок) лишь стабилизируют размер дефекта, но не стимулируют регенерацию плотной соединительной ткани.
Может ли мышечная ткань закрыть дефект при паховой грыже?
Мышечная ткань не способна самостоятельно ликвидировать грыжевой дефект в паховой области. Грыжа формируется из-за ослабления или разрыва фасций и связок, образующих паховый канал, а не по причине слабости мышц. Даже хорошо развитые мышцы брюшного пресса не могут стянуть края грыжевых ворот, так как они не прикреплены непосредственно к зоне дефекта.
Попытки "накачать" мышцы для закрытия грыжи неэффективны и опасны. Физические нагрузки увеличивают внутрибрюшное давление, что провоцирует дальнейшее выпячивание органов через ослабленный участок. Единственный механизм временного уменьшения грыжи – ручное вправление содержимого обратно в брюшную полость, но это не устраняет анатомический дефект.
Почему мышцы не решают проблему:
- Анатомическая несовместимость: Грыжевые ворота образованы апоневрозами (плотными соединительнотканными структурами), а не мышечными волокнами. Мышцы расположены слоями поверх этих структур и не влияют на их целостность.
- Отсутствие регенерации: Дефект в фасциях не зарастает мышечной тканью – эти ткани имеют разное строение и функции. Соединительная ткань рубцуется, но неспособна полностью восстановить первоначальную прочность без хирургического вмешательства.
- Прогрессирование под нагрузкой: Укрепление мышц создает ложное ощущение контроля, однако любое напряжение (кашель, подъем тяжестей) расширяет дефект из-за давления на ослабленную зону.
| Фактор | Влияние на грыжу | Последствия для мышц |
|---|---|---|
| Физические упражнения | Увеличивают риск ущемления | Укрепляют мускулатуру, но не апоневроз |
| Рубцевание тканей | Минимальное, не закрывает ворота | Не затрагивает мышечные волокна |
Важно: Единственный метод устранения дефекта – герниопластика (грыжесечение). Во время операции хирург ушивает грыжевые ворота и укрепляет зону сетчатым имплантом, который стимулирует образование плотной соединительной ткани. Мышцы после операции защищают реконструированную область, но не заменяют ее.
Опасные мифы о самостоятельном заживлении
Распространённые заблуждения о способности паховой грыжи исчезнуть без медицинского вмешательства приводят к опасным последствиям. Игнорирование проблемы или самолечение создаёт прямую угрозу здоровью и жизни пациента.
Вера в эти мифы провоцирует затягивание визита к врачу, увеличивая риск ущемления грыжи – острого состояния, требующего экстренной операции и несущего риск некроза органов, перитонита или летального исхода.
Разоблачение популярных заблуждений
- Миф: "Грыжа уменьшится, если полежать"
Реальность: Выпячивание может временно вправляться в положении лёжа, но дефект брюшной стенки и грыжевые ворота остаются. Нагрузка (кашель, подъём тяжестей) снова вызовет выпадение органов. - Миф: "Помогут бандажи и народные средства"
Реальность: Бандаж лишь механически удерживает грыжу, не устраняя её причину. Компрессы, травы или "заговоры" бесполезны – они не способны восстановить мышечно-апоневротический слой. - Миф: "У детей проходит – значит, и у взрослых может"
Реальность: У младенцев иногда возможно самоизлечение из-за незаращения влагалищного отростка брюшины. У взрослых грыжи формируются из-за необратимого разрушения тканей – они никогда не зарастают спонтанно. - Миф: "Маленькая грыжа не опасна и рассосётся"
Реальность: Любая грыжа склонна к увеличению. Даже небольшое выпячивание может ущемиться в любой момент. Размер не влияет на риск осложнений.
Важно: Паховая грыжа – хирургическая патология. Единственный эффективный метод лечения – операция (герниопластика). Откладывание визита к хирургу – это осознанный риск жизнеугрожающих осложнений.
Возможные осложнения без лечения
Отказ от своевременного медицинского вмешательства при паховой грыже многократно повышает риск развития опасных для жизни состояний. Патология не способна к самостоятельному регрессу из-за анатомических особенностей, а постоянное давление внутренних органов на ослабленные ткани лишь усугубляет дефект.
По мере прогрессирования грыжевые ворота расширяются, а содержимое мешка (кишечник, сальник) подвергается механическому воздействию и травматизации. Наиболее критичные последствия возникают при внезапном сдавливании грыжевого содержимого в области шейки мешка, что требует экстренной хирургии.
Ключевые риски:
- Ущемление (60-70% экстренных операций): Резкое сдавление органов в грыжевых воротах с нарушением кровоснабжения. Без операции в течение 2-6 часов развивается:
- Некроз кишечной стенки
- Прободение кишки
- Перитонит и сепсис (смертность до 15%)
- Невправимость: Формирование спаек между грыжевым мешком и органами, исключающее ручное вправление. Резко повышает вероятность ущемления.
- Копростаз: Скопление каловых масс в петле толстой кишки внутри грыжи. Вызывает интоксикацию, кишечную непроходимость.
- Воспаление грыжи (флегмона): Инфицирование содержимого мешка с переходом на брюшину. Требует дренирования и массивной антибиотикотерапии.
- Дисфункция соседних органов:
- Хронические запоры при вовлечении толстой кишки
- Дизурия и задержка мочи при компрессии мочевого пузыря
- Ишалгия при сдавливании нервных волокон
Важно! Ущемление проявляется резкой болью, покраснением/синюшностью кожи над грыжей, рвотой и отсутствием передачи кашлевого толчка. При этих симптомах экстренная госпитализация необходима в течение 2 часов для предотвращения летального исхода.
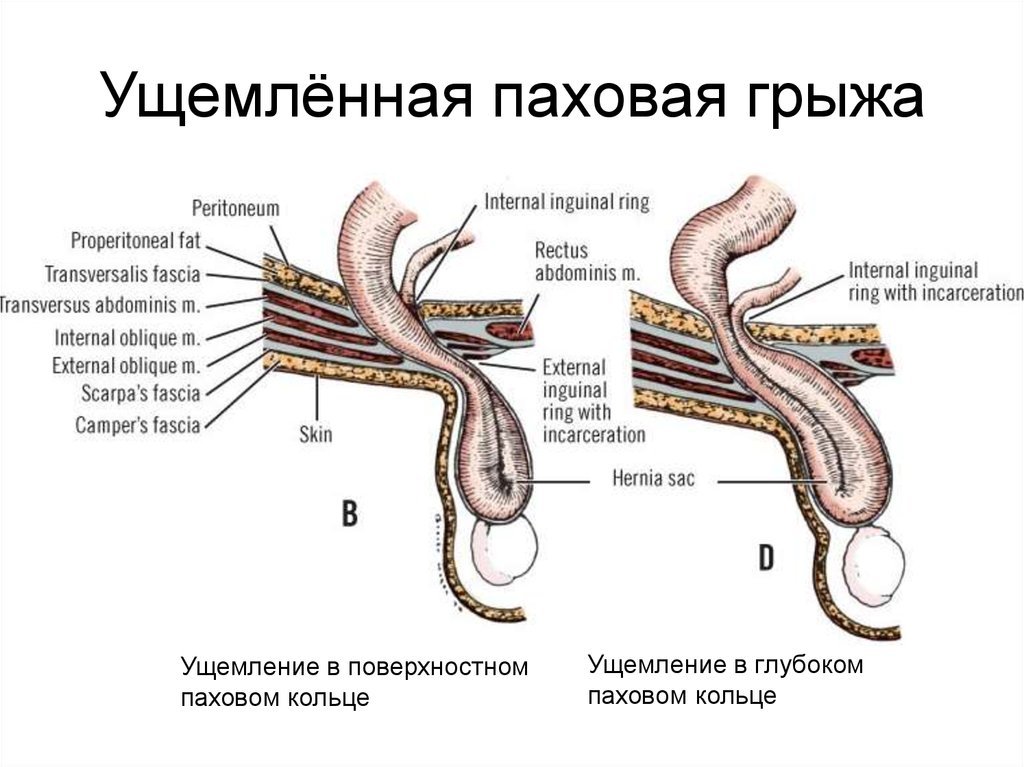
Ущемление грыжи: почему это смертельно опасно
Ущемление паховой грыжи происходит, когда содержимое грыжевого мешка (чаще всего петля кишки или сальник) сдавливается в грыжевых воротах – узком мышечном канале. Это нарушает кровоснабжение ущемленных тканей. Кровь перестает поступать к участку органа, что приводит к кислородному голоданию клеток (ишемии). Без немедленного восстановления кровотока начинается необратимый процесс отмирания тканей – некроз.
Через несколько часов после ущемления стенка кишки омертвевает. В результате происходит разрыв кишки, и ее содержимое (каловые массы, бактерии) изливается в брюшную полость. Это вызывает массивное инфицирование – перитонит (воспаление брюшины) и тяжелейшую интоксикацию организма. Без экстренной хирургической помощи токсины и инфекция быстро поражают жизненно важные органы, приводя к полиорганной недостаточности.
Основные причины летального исхода
При отсутствии срочной операции ущемленная грыжа может привести к смерти из-за:
- Некроза кишечника: Отмирание участка кишки вызывает гангрену.
- Перитонита: Воспаление всей брюшной полости с выделением токсинов в кровь.
- Сепсиса (заражения крови): Массивное распространение инфекции по организму через кровоток.
- Токсического шока: Острая сердечно-сосудистая и дыхательная недостаточность из-за отравления организма продуктами распада тканей и бактериальными токсинами.
- Острой почечной и печеночной недостаточности: Тяжелое поражение органов детоксикации под действием инфекции и токсинов.
Критический фактор – время. Риск некроза и смертельных осложнений резко возрастает уже через 2 часа после ущемления. Через 6-8 часов необратимые изменения в кишке почти неизбежны. Единственный способ спасти жизнь – экстренная операция, направленная на освобождение ущемленного органа, оценку его жизнеспособности, удаление некротизированных тканей и пластику грыжевых ворот.
Признаки начинающегося ущемления
Резкое усиление боли в области грыжевого выпячивания, которое не уменьшается в положении лёжа. Боль становится постоянной, распирающей, может отдавать в живот или поясницу.
Невозможность вправить грыжу при лёгком надавливании, хотя ранее это удавалось. Выпячивание становится плотным, напряжённым и резко болезненным при пальпации.
Дополнительные тревожные симптомы
- Тошнота и однократная рвота – ранняя реакция организма на ишемию ущемлённого органа
- Задержка стула и газов – возникает при ущемлении петель кишечника
- Покраснение кожи над грыжей с локальным повышением температуры
- Учащённый пульс при нормальном или слегка повышенном артериальном давлении
| До ущемления | Начинающееся ущемление |
| Боль умеренная при нагрузке | Боль постоянная, нестерпимая |
| Грыжа вправляется самостоятельно | Невозможность вправления |
| Мягкое выпячивание | Каменная плотность образования |
Важно: Отсутствие лечения при этих признаках приводит к некрозу тканей в течение 2-8 часов. Требуется экстренная хирургическая помощь.
Может ли грыжа временно уменьшиться в размерах
Паховая грыжа способна временно уменьшаться в размерах или визуально "исчезать" при определённых условиях. Это происходит, когда содержимое грыжевого мешка (например, петля кишечника или сальник) самопроизвольно возвращается в брюшную полость. Такой эффект часто наблюдается в положении лёжа, когда давление на паховую область снижается, или при расслаблении мышц живота.
Самоуправление грыжи не означает её излечения: слабость мышечно-апоневротической стенки сохраняется. Выпячивание обычно появляется снова при повышении внутрибрюшного давления (кашель, натуживание, физическая нагрузка). Рецидив может произойти внезапно, иногда с большим объёмом содержимого, чем ранее.
Факторы временного уменьшения грыжи
- Изменение положения тела: лёжа или при поднятии таза
- Мануальное вправление: аккуратное давление на выпячивание рукой
- Расслабление мышц: после теплой ванны или массажа
| Ситуация | Механизм уменьшения |
| Горизонтальное положение | Снижение внутрибрюшного давления |
| Холод/лёд | Сокращение тканей и сосудов |
| Приём спазмолитиков | Снижение тонуса мышц |
Важно: временное уменьшение несёт риски! Пациент может ошибочно расценить это как улучшение, игнорируя необходимость лечения. При ущемлении грыжи попытки самостоятельного вправления категорически запрещены – это провоцирует некроз тканей.
- Регулярные "исчезновения" грыжи – признак прогрессирующего дефекта
- Каждое вправление растягивает грыжевые ворота
- Без операции риск ущемления увеличивается на 1-3% ежегодно
Почему ношение бандажа лишь снимает симптомы

Бандаж при паховой грыже выполняет исключительно механическую функцию: он плотно прижимает выпячивание к брюшной стенке, препятствуя его выходу наружу. Это создаёт временное ощущение поддержки и уменьшает дискомфорт при движении или нагрузках. Однако давление бандажа не влияет на состояние тканей грыжевых ворот (дефекта в брюшной стенке) или содержимого грыжевого мешка.
Постоянное использование бандажа может создавать ложное чувство безопасности, маскируя опасные признаки ущемления. Кроме того, длительное ношение ослабляет собственные мышцы живота и спины из-за их "бездействия", что усугубляет проблему. Бандаж не способен стимулировать регенерацию соединительной ткани или вызвать сращение грыжевых ворот.
Основные причины неэффективности бандажа для излечения
Ключевые физиологические ограничения бандажа:
- Отсутствие воздействия на причину: Не устраняет слабость мышц/фасций или расширенный паховый канал.
- Не стимулирует регенерацию: Ткани грыжевых ворот не срастаются самостоятельно под давлением.
- Риск атрофии мышц: Поддержка бандажа снижает естественную нагрузку на мышечный корсет.
| Что делает бандаж | Чего бандаж НЕ делает |
| Фиксирует выпячивание | Не укрепляет брюшную стенку |
| Снижает боль/дискомфорт | Не уменьшает размер грыжи |
| Предотвращает ущемление временно | Не исключает риск осложнений |
Бандаж является паллиативным средством и рекомендован лишь как временная мера перед операцией, при невозможности её проведения или в послеоперационном периоде. Его применение должно строго контролироваться врачом для предотвращения осложнений.
Физические упражнения при грыже: вред и польза
Физические упражнения при паховой грыже требуют крайней осторожности и индивидуального подхода. Правильно подобранная активность может укрепить мышцы брюшной стенки и тазового дна, улучшить кровообращение и замедлить прогрессирование грыжи. Однако универсальных программ не существует – ключевое значение имеют размер грыжи, наличие болевого синдрома и общее состояние пациента.
Некорректные нагрузки способны резко ухудшить ситуацию: провоцируют увеличение выпячивания, защемление или воспаление. Особенно опасны упражнения, вызывающие скачок внутрибрюшного давления или перенапряжение паховой области. Любая активность должна согласовываться с хирургом и реабилитологом после детальной диагностики.
Рекомендуемые и опасные виды нагрузок
| Потенциальная польза (только с разрешения врача!) | Абсолютный вред (противопоказаны!) |
|---|---|
|
|
Критические правила тренировок:
- Использовать грыжевой бандаж во время занятий
- Немедленно прекращать при появлении дискомфорта в паху
- Исключить упражнения в положении стоя при начальной стадии грыжи
- Контролировать дыхание (не задерживать!)
Никакие физические методы не способны устранить уже сформированную грыжу – они лишь служат вспомогательным элементом в дооперационный период или при абсолютных противопоказаниях к хирургическому лечению. Самолечение приводит к осложнениям в 89% случаев по данным клинических исследований.
Народные методы лечения: медицинская оценка
При паховой грыже пациенты часто пробуют нетрадиционные подходы, надеясь избежать операции. Популярны травяные отвары, компрессы, специальные упражнения и ручное вправление выпячивания.
Медицина однозначно оценивает эти методы как неэффективные для устранения грыжи. Они не влияют на дефект брюшной стенки – единственную причину заболевания. Более того, некоторые практики несут прямые риски для здоровья.
Опасности и ограничения народных способов
| Метод | Медицинская оценка | Основные риски |
|---|---|---|
| Травяные отвары (кора дуба, крапива) | Не укрепляют ткани. Эффект плацебо. | Аллергия, отравление при нарушении дозировки. |
| Компрессы (уксус, квашеная капуста) | Не уменьшают грыжу. Локальное раздражение кожи. | Химические ожоги, маскировка симптомов ущемления. |
| "Укрепляющая" гимнастика | Противопоказана при диагностированной грыже. | Резкое увеличение давления в животе → ущемление. |
| Ручное вправление | Категорически запрещено вне стационара. | Повреждение кишечника, некроз тканей, шок. |
Ни один народный метод не способен ликвидировать грыжевые ворота. Отсрочка хирургического лечения повышает риск ущемления – экстренного состояния с летальностью до 15%. Даже временное субъективное улучшение не свидетельствует о выздоровлении.
Консультация хирурга обязательна при первых симптомах грыжи. Современные операции (герниопластика) малотравматичны и предотвращают рецидивы. Самолечение тратит время, необходимое для планового вмешательства.
Компрессы и мази: эффективность при грыже
При возникновении паховой грыжи многие ищут способы избежать операции, обращаясь к методам народной медицины, таким как различные компрессы и мази. Распространено мнение, что они способны уменьшить выпячивание, снять боль и даже способствовать "рассасыванию" грыжи. Часто рекомендуются примочки из травяных отваров (например, коры дуба, квасцов), капустного листа, медовые компрессы, втирание мазей на основе животного жира или прополиса.
Однако с медицинской точки зрения применение компрессов и мазей не оказывает лечебного воздействия на саму причину паховой грыжи – дефект в мышечно-апоневротическом слое брюшной стенки, через который выходят внутренние органы. Эти средства не могут укрепить ослабленные ткани или закрыть грыжевые ворота. Их использование направлено исключительно на временное облегчение симптомов.
Почему компрессы и мази неэффективны для излечения
Основные причины неэффективности местных средств:
- Не устраняют причину: Ни мази, ни компрессы не способны восстановить целостность и тонус ослабленных мышц и фасций пахового канала.
- Поверхностное воздействие: Действующие вещества не проникают достаточно глубоко, чтобы повлиять на грыжевой мешок и ворота, расположенные под слоями кожи, подкожной клетчатки и мышц.
- Отсутствие доказательной базы: Нет научных исследований, подтверждающих способность каких-либо наружных средств привести к исчезновению паховой грыжи.
- Риск маскировки симптомов: Временное уменьшение дискомфорта или отека может создать ложное ощущение улучшения, задерживая обращение к врачу и увеличивая риск осложнений (например, ущемления).
- Потенциальный вред: Некоторые компоненты (особенно в самодельных средствах) могут вызывать раздражение кожи, аллергические реакции или даже ожоги.
Таблица: Распространенные средства и их реальное действие
| Средство | Предполагаемое действие | Реальное действие |
|---|---|---|
| Холодные компрессы | Уменьшение грыжи | Временное уменьшение отека и боли |
| Теплые компрессы/грелки | "Расслабление" и вправление | Временное облегчение дискомфорта, риск усиления отека |
| Противовоспалительные мази (НПВС) | Лечение грыжи | Уменьшение местного воспаления и боли |
| Мази с "рассасывающим" эффектом (гепарин, троксерутин) | "Рассасывание" грыжи | Улучшение микроциркуляции кожи, возможное уменьшение поверхностных гематом |
| Народные средства (капуста, мед, травы) | Исцеление грыжи | Эффект плацебо, возможное легкое противовоспалительное или смягчающее действие на кожу |
Заключение: Компрессы и мази могут служить лишь вспомогательным средством для кратковременного облегчения дискомфорта или воспаления кожи над грыжей. Они не являются методом лечения паховой грыжи и не могут привести к ее исчезновению. Единственным надежным и эффективным методом устранения паховой грыжи является хирургическая операция (герниопластика). Самолечение местными средствами опасно отсрочкой визита к врачу и риском развития жизнеугрожающих осложнений, таких как ущемление грыжи.
Риски консервативной терапии у взрослых
Консервативные методы, включая бандажи и ограничение физических нагрузок, не устраняют грыжевые ворота. Их использование лишь временно маскирует симптомы, создавая ложное ощущение контроля над патологией.
Отказ от плановой операции в пользу консервативного подхода неизбежно повышает вероятность развития опасных осложнений. Риски прогрессируют с течением времени и могут привести к неотложным состояниям.
Основные угрозы
- Ущемление грыжи – внезапное сдавление органов в грыжевых воротах. Требует экстренной операции из-за риска некроза кишки, перитонита и летального исхода.
- Невправимость – формирование плотных спаек между грыжевым мешком и органами. Исключает возможность ручного вправления и усиливает болевой синдром.
- Постепенное увеличение размера грыжи – расширение грыжевых ворот приводит к вовлечению большего объема органов и усложнению будущей операции.
- Хронические нарушения:
- Постоянная боль в паху, усиливающаяся при ходьбе
- Расстройства пищеварения (запоры, метеоризм)
- Атрофия мышц брюшной стенки
- Воспалительные процессы – орхит (воспаление яичка у мужчин), копростаз (застой каловых масс).
- Травматизация тканей – повреждение кожи бандажом, развитие пролежней и дерматитов под фиксирующими устройствами.
Может ли паховая грыжа у ребенка пройти сама?
У младенцев и детей раннего возраста паховая грыжа в редких случаях может исчезнуть самостоятельно. Это связано с анатомической особенностью: незаращение вагинального отростка брюшины (естественного канала, формирующегося в процессе развития) иногда спонтанно закрывается по мере роста ребенка.
Шансы на самоизлечение наиболее высоки у недоношенных детей в первые 6-12 месяцев жизни, когда происходит активное созревание тканей. Однако такие случаи встречаются редко – по статистике, самопроизвольное закрытие наблюдается лишь у 3-5% пациентов.
Ключевые условия для возможного самоизлечения
Даже при благоприятных факторах грыжа требует постоянного врачебного контроля. Безоперационное исчезновение возможно только при соблюдении всех критериев:
- Возраст до 1 года (максимум до 2 лет)
- Небольшой размер грыжевого выпячивания
- Отсутствие ущемлений в анамнезе
- Низкая подвижность грыжи при пальпации
При сохранении грыжи после 2 лет или увеличении её размеров самостоятельное закрытие практически исключено. Промедление с операцией повышает риски ущемления на 30-40%, что требует экстренного вмешательства.
Решение о выжидательной тактике принимает только детский хирург на основе УЗИ и динамического наблюдения. Родителям категорически не рекомендуется пытаться вправлять грыжу или применять народные методы – это опасно осложнениями.
Особенности врожденных грыж у детей
Врожденные паховые грыжи у детей принципиально отличаются от приобретенных патологий у взрослых. Они формируются в период внутриутробного развития из-за незаращения вагинального отростка брюшины – канала, по которому яички опускаются в мошонку у мальчиков. У девочек этот процесс связан с фиксацией круглой связки матки.
Основная особенность врожденных грыж – их прямая зависимость от незакрытия естественного анатомического канала. В отличие от слабости мышц и соединительной ткани у взрослых, здесь отсутствует истинный "грыжевой мешок" в классическом понимании. Паховый канал остается открытым, что позволяет органам брюшной полости свободно перемещаться в паховую область.
Ключевые характеристики
- Высокая частота у недоношенных: Риск достигает 30% при рождении до срока из-за незавершенного процесса облитерации отростка.
- Правосторонняя локализация: 60% случаев, двусторонние – 10-15%, левосторонние – 25-30% (связано с поздним опущением правого яичка).
- Риск ущемления: До 20% случаев, особенно на первом году жизни, требуют экстренной операции.
Врожденные паховые грыжи не способны исчезнуть самостоятельно после рождения ребенка. Вагинальный отросток не закрывается спонтанно после 1 года, а постоянное давление органов поддерживает канал открытым. Единственный эффективный метод лечения – плановая хирургическая операция (герниопластика), рекомендованная в возрасте 6-12 месяцев.
| Фактор | Дети | Взрослые |
| Причина | Эмбриологическая аномалия | Слабость мышц/повышение давления |
| Самоликвидация | Невозможна | Редко при небольших дефектах |
| Тактика | Плановая операция | Наблюдение или операция |
Опасности давления на семенной канатик
Постоянное сдавливание семенного канатика паховой грыжей нарушает кровоснабжение и иннервацию яичка. Это происходит из-за того, что в состав канатика входят ключевые структуры: семявыносящий проток, артерии, вены, лимфатические сосуды и нервы, обеспечивающие жизнедеятельность мужской репродуктивной системы.
Длительное давление приводит к прогрессирующей атрофии (уменьшению объема и массы) яичка. Клетки теряют способность нормально функционировать из-за хронического кислородного голодания и накопления продуктов метаболизма. Этот процесс часто необратим, даже после устранения грыжи.
Ключевые риски и последствия
Основные угрозы включают:
- Бесплодие: Нарушение сперматогенеза из-за повреждения тканей яичка и ухудшения терморегуляции мошонки.
- Стойкий болевой синдром: Невралгия паховой области, усиливающаяся при ходьбе или физической нагрузке.
- Варикоцеле: Вторичное расширение вен гроздевидного сплетения вследствие сдавления венозных сосудов канатика.
- Лимфостаз: Отечность мошонки из-за блокады лимфатического оттока.
| Осложнение | Механизм развития |
|---|---|
| Ишемия яичка | Компрессия тестикулярной артерии → снижение кровотока → некроз тканей |
| Нарушение иннервации | Сдавление нервных волокон → потеря чувствительности, нейропатическая боль |
Важно: При появлении резкой боли, увеличении отека или покраснении мошонки требуется немедленная госпитализация. Эти симптомы указывают на ущемление грыжи – состояние, угрожающее жизнеспособности яичка.
Когда операция ребенку обязательна
Паховая грыжа у детей не исчезает самостоятельно из-за анатомической природы дефекта. Открытый паховый канал, через который выходят органы брюшной полости (кишечник, яичник у девочек), не закрывается без хирургического вмешательства. Ожидание или консервативные методы (бандажи) не устраняют риск жизнеугрожающих осложнений.
Попытки отложить операцию повышают вероятность ущемления грыжи – состояния, когда содержимое грыжевого мешка сдавливается в паховом кольце. Это нарушает кровоснабжение тканей и требует экстренной операции. У детей до 1 года риски ущемления особенно высоки (до 30% случаев), поэтому плановое вмешательство проводят как можно раньше после диагностики.
Критические показания к срочной операции

Немедленное хирургическое вмешательство необходимо при:
- Ущемлении грыжи – резкой боли, покраснении/отеке в паху, рвоте, невозможности вправить выпячивание.
- Обнаружении в грыжевом мешке яичника у девочек (риск некроза за 2-3 часа).
- Быстром увеличении размера грыжи, провоцирующем сдавление органов.
Плановая операция обязательна даже при бессимптомном течении:
- У младенцев до 6–12 месяцев из-за незрелости тканей и высокого риска ущемления.
- При двусторонних грыжах (одномоментно или поэтапно).
- Если грыжа сохраняется после достижения 1 года (канал не закрылся естественным путем).
| Фактор риска | Последствия без операции |
| Ущемление | Некроз кишки, перитонит, потеря яичника |
| Давление на органы | Атрофия яичка, бесплодие |
| Рост грыжи | Деформация паховой области, ограничение физической активности |
Важно! Лапароскопические методики сокращают реабилитацию до 1–2 дней, а риск рецидивов не превышает 1–4%. Отказ от операции оправдан только при тяжелых сопутствующих патологиях, временно препятствующих наркозу.
Единственный эффективный метод лечения
Консервативные методы (бандажи, ограничение нагрузок, медикаменты) временно облегчают симптомы, но не устраняют саму грыжу. Даже при уменьшении дискомфорта или видимого выпячивания грыжевые ворота остаются, а риск ущемления сохраняется.
Единственным способом полностью решить проблему является хирургическая операция (герниопластика). Она направлена на вправление содержимого грыжевого мешка в брюшную полость и укрепление ослабленной стенки пахового канала для предотвращения рецидива.
Основные виды операций
- Открытая герниопластика: Доступ через разрез в паху. Подразделяется на:
- Натяжную – сшивание тканей пациента (высокий риск рецидива).
- Ненатяжную – установка синтетической сетки для укрепления стенки (надежнее).
- Лапароскопическая герниопластика: Малоинвазивный метод через небольшие проколы с сетчатым имплантом. Преимущества:
- Меньшая травматичность.
- Сокращение восстановительного периода.
- Снижение послеоперационных болей.
Важно: Выбор методики зависит от размера грыжи, анатомии пациента и опыта хирурга. Операция плановая, но при ущемлении проводится экстренно.
Герниопластика: техника проведения операции
Герниопластика – хирургическое вмешательство, направленное на ликвидацию грыжевого выпячивания в паховой области. Основная цель операции – вправление вышедших в грыжевой мешок органов брюшной полости и укрепление ослабленной стенки пахового канала для предотвращения рецидива.
Выбор конкретной методики герниопластики зависит от множества факторов: размера и типа грыжи (прямая/косая), возраста пациента, наличия сопутствующих заболеваний и риска рецидива. Современная хирургия предлагает несколько принципиально разных подходов к устранению дефекта.
Основные методики герниопластики
Хирургические техники можно разделить на две большие группы:
- Натяжная пластика (традиционная): Собственные ткани пациента (апоневроз, мышцы) стягиваются и сшиваются над грыжевыми воротами для их закрытия. Методы Бассини, Постемпски, Шоулдайса. Чаще используется при небольших дефектах у молодых пациентов.
- Ненатяжная пластика: Закрытие грыжевых ворот и укрепление задней стенки пахового канала осуществляется с помощью синтетического сетчатого импланта. Сетка фиксируется к окружающим тканям. Методы Лихтенштейна (открытый доступ), TEP (тотальная экстраперитонеальная пластика), TAPP (трансабдоминальная предбрюшинная пластика) – лапароскопические.
Этапы типичной операции (на примере открытой методики Лихтенштейна):
- Доступ: Разрез кожи и подкожной клетчатки длиной 5-8 см параллельно паховой связке.
- Выделение грыжевого мешка: Послойное рассечение тканей до апоневроза наружной косой мышцы живота. Вскрытие пахового канала. Выделение грыжевого мешка из окружающих тканей.
- Обработка грыжевого мешка: Вскрытие мешка (при необходимости), осмотр содержимого, вправление его в брюшную полость. Прошивание и отсечение мешка у шейки.
- Установка сетки: Подготовка синтетической сетки по размеру (часто ~10x15 см). Размещение ее позади семенного канатика (у мужчин) или круглой связки матки (у женщин) на задней стенке пахового канала, покрывая все потенциально слабые зоны.
- Фиксация сетки: Пришивание сетки нерассасывающейся нитью или скобами к прочным анатомическим структурам: паховой связке внизу, прямым мышцам живота медиально, мышцам и апоневрозу латерально и сверху. Сетка должна лежать без натяжения.
- Восстановление пахового канала: Ушивание апоневроза наружной косой мышцы над семенным канатиком. Послойное ушивание подкожной клетчатки и кожи.
Лапароскопические методики (TAPP, TEP) выполняются через небольшие проколы с использованием видеокамеры и специальных инструментов. Сетка устанавливается в предбрюшинное пространство, отделяя брюшину от мышц.
| Фактор | Открытая герниопластика | Лапароскопическая герниопластика |
| Доступ | Открытый разрез | 3-4 прокола (0.5-1.5 см) |
| Визуализация | Прямая | Эндоскопическая (на мониторе) |
| Расположение сетки | Перед брюшиной (часто) | Предбрюшинное пространство |
| Боль после операции | Умеренная-сильная | Меньше |
| Восстановление | 2-4 недели | 1-2 недели |
| Риск рецидива | Низкий (<1-3%) | Очень низкий (<1-2%) |
Послеоперационный период включает раннюю активизацию, контроль боли, ограничение физических нагрузок (особенно поднятия тяжестей) на срок, установленный хирургом (обычно 4-8 недель). Рецидивы чаще связаны с техническими ошибками во время операции, инфицированием сетки или значительным повышением внутрибрюшного давления в период реабилитации.
Применение сетчатых имплантов в хирургии грыж
Сетчатые импланты (аллотрансплантаты) представляют собой синтетические сетки из биосовместимых полимеров (полипропилена, полиэстера или рассасывающихся материалов), которые хирургически устанавливаются для укрепления ослабленной паховой области. Их основная задача – создать механическую опору, перераспределить нагрузку на брюшную стенку и стимулировать формирование прочной соединительной ткани. Это предотвращает повторное выпячивание органов через грыжевые ворота.
Применение сетки кардинально изменило грыжевую хирургию, став золотым стандартом лечения. Имплант размещается либо открытым способом (через разрез), либо лапароскопически (через мини-проколы). Его фиксируют к окружающим тканям швами, скобами или специальными клеевыми составами, полностью перекрывая грыжевой дефект и прилегающие участки потенциального ослабления мышц.
Преимущества сеточных методик
- Резкое снижение рецидивов (до 1-3% против 10-15% при традиционном ушивании без сетки).
- Меньшая интенсивность послеоперационных болей за счет отсутствия натяжения тканей.
- Более быстрое восстановление и возвращение к активной жизни.
- Возможность проведения операций под местной анестезией (при открытых методиках).
Важные аспекты использования сеток:
- Тип сетки подбирается индивидуально (легкие/тяжелые, рассасывающиеся частично/полностью, 3D-конструкции).
- Риски включают возможное отторжение, миграцию импланта, хронические боли (редко) или инфицирование.
- Современные сетки часто имеют противоспаечные покрытия и антимикробную пропитку.
| Тип операции | Расположение сетки | Особенности |
|---|---|---|
| Открытая пластика (Lichtenstein) | Перед мышцами (на апоневрозе) | Простота, местная анестезия |
| Лапароскопическая (TAPP, TEP) | За мышцами (предбрюшинно) | Меньше боли, быстрее восстановление |
Лапароскопическая операция: преимущества
При подтвержденном диагнозе паховой грыжи единственным эффективным методом лечения является хирургическое вмешательство. Консервативные методы не устраняют дефект брюшной стенки и не предотвращают риски ущемления.
Лапароскопическая герниопластика (TAPP, TEP) – современный метод, при котором доступ к грыжевому мешку осуществляется через небольшие проколы (5-10 мм) с использованием видеокамеры и специальных инструментов. Сетчатый имплант устанавливается для укрепления слабого участка изнутри брюшной полости или предбрюшинного пространства.
Ключевые преимущества метода
- Меньшая травматичность: Отсутствие больших разрезов снижает повреждение мышц и апоневрозов.
- Снижение послеоперационной боли: Интенсивность болевого синдрома значительно ниже по сравнению с открытой операцией, потребность в анальгетиках уменьшается.
- Короткий срок госпитализации: Часто проводится в условиях стационара одного дня или требует пребывания в клинике всего 1-2 суток.
- Быстрое восстановление: Возврат к обычной активности и нетрудоспособной работе возможен через 7-14 дней (против 3-6 недель при открытой операции).
- Лучший косметический результат: Маленькие, малозаметные рубцы вместо одного крупного разреза.
- Меньше риска раневой инфекции: Незначительные размеры ран снижают вероятность инфицирования.
- Возможность одномоментной коррекции двусторонних грыж: Обе паховые области могут быть прооперированы через те же проколы без дополнительных разрезов.
- Более низкий процент рецидивов (при правильной технике и опыте хирурга): Точная визуализация анатомии и фиксация сетки в ненагруженной зоне способствуют надежности пластики.
Послеоперационный период восстановления
После хирургического вмешательства по поводу паховой грыжи начинается обязательный этап реабилитации. Этот период критически важен для заживления тканей, предотвращения рецидивов и восстановления нормальной физической активности. Соблюдение врачебных рекомендаций минимизирует риски осложнений и ускоряет возвращение к привычной жизни.
Первые 24-48 часов после операции требуют особого внимания: возможны умеренные боли в области разреза, отечность или гематомы. Пациент находится под медицинским наблюдением для контроля состояния швов, сердечной деятельности и дыхания. Ранняя активизация (например, ходьба через несколько часов) стимулирует кровообращение и снижает риск тромбозов.
Ключевые аспекты реабилитации
- Обезболивание: Прием анальгетиков по схеме, назначенной хирургом. Боль обычно стихает на 3-5 сутки.
- Уход за раной: Перевязки, контроль за чистотой и сухостью швов. Швы снимают через 7-10 дней (при нерассасывающихся нитях).
- Физические ограничения:
- Исключение подъема тяжестей >3 кг первые 4-6 недель.
- Избегание резких движений, наклонов и напряжения брюшного пресса.
Этапы возвращения к активности
- 1-2 неделя: Короткие прогулки, сидячая работа (при отсутствии боли).
- 3-4 неделя: Постепенное увеличение ходьбы, легкая домашняя работа.
- 5-6 неделя: Разрешение на плавание, езду на велосипеде (с согласия врача).
- Через 8-12 недель: Возврат к умеренным силовым нагрузкам и спорту.
| Срок | Возможные симптомы | Тревожные признаки |
|---|---|---|
| 1-3 дня | Тупая боль, субфебрильная температура | Лихорадка >38°C, сильная отечность |
| 1-2 недели | Зуд в области рубца, небольшие уплотнения | Пульсирующая боль, покраснение раны, выделения |
Важно: Плановая консультация хирурга через 2 недели после операции обязательна для оценки заживления. Индивидуальные сроки восстановления зависят от метода операции (лапароскопия/открытая), возраста и сопутствующих заболеваний. Полное восстановление тканей занимает до 6 месяцев, хотя бытовая активность возобновляется раньше.
Реабилитация после герниопластики
Ранний послеоперационный период требует строгого соблюдения врачебных рекомендаций для предотвращения осложнений и рецидивов. Первые 1-2 суток пациент находится под медицинским наблюдением, контролируется состояние шва, болевой синдром купируется анальгетиками. Двигательная активность ограничивается, но уже в первые часы показано вставание с кровати для активизации кровообращения.
Основные ограничения касаются физических нагрузок: запрещены подъем тяжестей (более 3-5 кг), резкие движения, наклоны и напряжение мышц пресса в течение 4-6 недель. Обязательно ношение специального бандажа для поддержки брюшной стенки, срок определяет хирург. Ежедневная обработка швов и контроль за признаками воспаления (покраснение, отек, выделения) – обязательные процедуры.
Этапы восстановительного периода
Реабилитация проходит поэтапно с постепенным расширением активности:
- 1-7 дней: Ходьба в умеренном темпе, щадящая диета для профилактики запоров
- 2-4 недели: Возврат к легкой работе (не физической), ЛФК под контролем инструктора
- 1-2 месяца: Введение дозированных силовых нагрузок, плавание
- 3-6 месяцев: Полное восстановление, возможность интенсивных тренировок
Критические признаки, требующие немедленной консультации врача:
| Лихорадка (t > 38°C) | Усиление боли |
| Гематома/отек в зоне операции | Тошнота/рвота |
Физиотерапия (магнитотерапия, УВЧ) ускоряет заживление тканей. Поздняя реабилитация включает укрепление мышц живота через специальные упражнения для формирования прочного рубца. Регулярные осмотры хирурга – обязательное условие для контроля отдаленных результатов.
Вероятность рецидива паховой грыжи
После хирургического лечения паховой грыжи существует риск повторного её возникновения в той же области. Статистические данные показывают, что частота рецидивов варьируется от 1% до 15% в зависимости от методики операции, квалификации хирурга и индивидуальных особенностей пациента. Наибольшая вероятность наблюдается при традиционных натяжных методиках (до 10-15%), тогда как использование сетчатых имплантов снижает этот показатель до 1-5%.
Рецидив обычно проявляется в первые 3-5 лет после операции, хотя возможен и в более поздние сроки. Ключевыми триггерами выступают нарушение техники вмешательства, неадекватная фиксация сетки или повышенное внутрибрюшное давление в послеоперационном периоде. Особое внимание уделяется пациентам с ожирением, хроническим кашлем или запорами, у которых риск возрастает в 2-3 раза.
Факторы, влияющие на риск рецидива
| Категория | Факторы | Влияние на риск |
|---|---|---|
| Хирургические | Метод операции (натяжная/ненатяжная), опыт хирурга, размер сетки | Ненатяжная техника снижает риск в 3 раза |
| Индивидуальные | Возраст, курение, диабет, иммунодефицит | Курение увеличивает риск на 30-50% |
| Послеоперационные | Физические нагрузки, инфекции раны, несоблюдение режима | Ранние нагрузки повышают риск в 2 раза |
Профилактика рецидивов включает:
- Тщательный выбор техники операции (предпочтение лапароскопии или Lichtenstein)
- Использование качественных сетчатых имплантов с запасом по площади
- Контроль веса и лечение хронических заболеваний
- Строгое соблюдение ограничений:
- Исключение подъема тяжестей >5 кг в первые 3 месяца
- Ношение бандажа при кашле или запорах
При появлении болей, выпячивания или дискомфорта в паху после операции необходимо срочное обращение к хирургу. Современные методы ревизионных операций позволяют успешно устранять рецидивы в 90-95% случаев при своевременной диагностике.
Профилактика развития грыжи в паху
Предотвращение образования паховой грыжи требует комплексного подхода, направленного на снижение давления в брюшной полости и укрепление мышечно-связочного аппарата. Ключевыми факторами риска являются слабость пахового канала, чрезмерные физические нагрузки, ожирение и состояния, вызывающие хроническое повышение внутрибрюшного давления.
Эффективная профилактика включает коррекцию образа жизни и устранение провоцирующих условий. Регулярное выполнение специальных упражнений, контроль массы тела и отказ от вредных привычек существенно снижают вероятность развития патологии, особенно у лиц с наследственной предрасположенностью или ранее перенесших операции в области живота.
Основные профилактические меры
- Контроль веса: Поддержание ИМТ в норме (18.5–24.9) для уменьшения нагрузки на брюшную стенку.
- Правильная техника подъема тяжестей:
- Использование силы ног (сгибание коленей, прямая спина)
- Избегание рывков и скручиваний туловища
- Распределение груза равномерно между руками
- Укрепление мышц живота: Регулярные упражнения на пресс (планка, подъем ног лежа) без перенапряжения.
- Профилактика запоров:
- Диета с высоким содержанием клетчатки (овощи, цельнозерновые)
- Употребление 1.5–2 литров воды в сутки
- Избегание длительного натуживания при дефекации
- Отказ от курения: Устранение хронического кашля – одного из главных провокаторов грыж.
- Своевременное лечение заболеваний: Терапия патологий дыхательной системы (ХОБЛ, астма) и простатита, вызывающих регулярное натуживание.
Какие нагрузки провоцируют появление грыж
Основным провокатором паховой грыжи выступает резкое или хроническое повышение внутрибрюшного давления. Это состояние возникает при напряжении мышц живота и таза, создающем избыточную нагрузку на ослабленные участки пахового канала.
Наиболее опасными считаются следующие виды физической активности:
- Подъем тяжестей: Рывковый подъем предметов (особенно с пола), перенос мебели, сумок, штанги в спортзале без корректной техники.
- Интенсивные силовые тренировки: Упражнения с большими весами (становая тяга, приседания, жим ногами), вызывающие мощное напряжение брюшной стенки.
- Резкие движения: Толчки, прыжки, падения, быстрые скручивания корпуса, внезапные изменения положения тела.
- Длительный кашель: Хронический бронхит, астма, коклюш или сильный приступообразный кашель при ОРВИ.
- Запоры и натуживание: Сильное напряжение во время дефекации при хронических запорах.
- Профессиональная деятельность: Работа, связанная с постоянным физическим трудом (грузчики, строители), длительным стоянием или ходьбой.
Риск особенно высок при комбинации факторов: слабости паховой области (врожденной или возрастной) и повторяющихся нагрузках. Даже умеренные, но регулярные напряжения (например, подъем ребенка на руки) могут стать триггером при наличии предрасположенности.
Почему паховая грыжа требует плановой операции
Грыжевой мешок, сформировавшийся в паховом канале, не способен самостоятельно вправиться или исчезнуть из-за анатомических особенностей. Содержимое грыжи (чаще кишечник или сальник) постоянно подвергается механическому воздействию при движениях, кашле или физических нагрузках. Это провоцирует постепенное растяжение грыжевых ворот и увеличение выпячивания.
Стенки грыжевого мешка представлены брюшиной – тонкой оболочкой, не обладающей прочностью мышечно-апоневротических структур. Со временем в области грыжи развиваются спаечные процессы, фиксирующие органы внутри мешка. Попытки консервативного лечения (бандажи, ограничение активности) лишь маскируют проблему временно, но не устраняют дефект брюшной стенки.
Ключевые причины обязательного хирургического вмешательства

Основные риски отказа от плановой операции:
- Ущемление – критическое сдавление органов в грыжевых воротах с нарушением кровоснабжения. Развивается внезапно при нагрузке, требует экстренной операции в течение 2 часов для предотвращения некроза тканей.
- Необратимое увеличение размеров – прогрессирующее растяжение пахового канала приводит к деформации окружающих структур, затрудняя последующую пластику и повышая риск рецидива.
- Спаечная болезнь – хроническое воспаление провоцирует сращение петель кишечника между собой и с мешком, вызывая непроходимость или постоянный болевой синдром.
- Атрофия тканей – длительное отсутствие нагрузки на ослабленные мышцы и апоневроз усугубляет их функциональную несостоятельность.
Плановая операция (герниопластика) позволяет укрепить паховый канал сетчатым имплантом или собственными тканями с контролируемым риском. Вмешательство выполняется малоинвазивными методами (лапароскопия) или через мини-доступ, что сокращает восстановление до 2-3 недель. Отсрочка лечения увеличивает вероятность экстренных состояний с летальностью до 8-10% при ущемлении.
Что делать при подозрении на паховую грыжу
При появлении симптомов, вызывающих подозрение на паховую грыжу (выпячивание в паху, боль или дискомфорт при кашле, натуживании, физической нагрузке, чувство тяжести), необходимо незамедлительно прекратить любые действия, усиливающие внутрибрюшное давление. Это включает подъем тяжестей, интенсивные тренировки, сильный кашель (по возможности) и натуживание при дефекации. Следует принять горизонтальное положение тела – иногда это позволяет выпячиванию временно вправиться и уменьшить дискомфорт.
Ни в коем случае не пытайтесь самостоятельно вправлять грыжу, особенно при наличии боли, покраснения кожи над выпячиванием, тошноты или рвоты. Такие действия могут привести к тяжелым осложнениям, а указанные симптомы могут свидетельствовать об ущемлении – жизнеугрожающем состоянии, требующем экстренной хирургической помощи. Избегайте приема обезболивающих препаратов, которые могут замаскировать опасное ухудшение состояния.
Последовательность дальнейших действий
Правильный алгоритм действий при подозрении на паховую грыжу включает следующие обязательные шаги:
- Немедленная консультация врача: Обратитесь к хирургу или терапевту в тот же день при появлении симптомов. Грыжи не проходят самостоятельно, и промедление опасно.
- Диагностическое обследование: Врач проведет:
- Физикальный осмотр (пальпация паховой области в положении стоя и лежа, проба с кашлевым толчком).
- Ультразвуковое исследование (УЗИ) пахового канала и мошонки/половых губ для визуализации грыжевого мешка и его содержимого.
- При сложных случаях – МРТ или КТ малого таза и брюшной полости.
- Определение тактики лечения: На основании осмотра и результатов диагностики врач примет решение:
Ситуация Рекомендуемое действие Неосложненная грыжа Плановая операция (герниопластика) – единственный эффективный метод лечения Ущемленная грыжа (боль, невправимость, тошнота) Экстренная госпитализация и операция в течение 2-х часов Противопоказания к срочной операции (тяжелые заболевания) Ношение специального бандажа (временно, не лечит!) под контролем врача - Подготовка к операции (если назначена плановая):
- Отказ от курения (снижает риск осложнений).
- Нормализация веса (при избыточной массе тела).
- Лечение хронического кашля или запоров.
- Выполнение всех предоперационных обследований.
Ключевое правило: Паховая грыжа – хирургическая патология. Отсутствие боли или небольшой размер выпячивания не означают, что можно откладывать визит к врачу. Риск ущемления существует всегда, а его последствия крайне опасны. Своевременная диагностика и плановая операция – единственный надежный способ решить проблему с минимальными рисками.
Может ли паховая грыжа пройти сама: полный ответ
Паховая грыжа не способна исчезнуть самостоятельно без медицинского вмешательства. Это обусловлено самой природой заболевания: выпячивание образуется из-за дефекта в мышечно-связочном аппарате паховой области, через который под давлением смещаются внутренние органы (чаще всего кишечник или сальник). Стенки этого "грыжевых ворот" не срастаются обратно спонтанно.
Клинические наблюдения и исследования однозначно подтверждают, что паховые грыжи не регрессируют ни у взрослых, ни у детей старше 5-6 лет. Единственное исключение – некоторые врожденные грыжи у младенцев до года, которые могут закрыться по мере укрепления брюшной стенки. Во всех остальных случаях дефект сохраняется и прогрессирует.
Почему самоизлечение невозможно:
- Анатомический дефект: Расхождение мышц или ослабление фасций не восстанавливается без операции.
- Постоянное давление: Внутрибрюшное давление (при кашле, движении, нагрузках) постоянно проталкивает органы в грыжевой мешок.
- Отсутствие рубцевания: Края грыжевых ворот не срастаются из-за отсутствия воспалительного процесса и механического напряжения тканей.
Попытки "вылечить" грыжу бандажом, гимнастикой или народными методами лишь маскируют проблему. Без операции неизбежны осложнения: увеличение размера выпячивания, риск ущемления (критическое состояние с некрозом органов), воспаление или невправимость. Единственный эффективный метод устранения – хирургическая герниопластика, которая ликвидирует грыжевые ворота и укрепляет слабую зону сетчатым имплантом или собственными тканями.
Список источников
При подготовке статьи о возможности самостоятельного разрешения паховой грыжи использовались авторитетные медицинские публикации и клинические рекомендации.
Основой для анализа послужили данные из современных научных исследований, хирургических руководств и материалов профессиональных ассоциаций.
- Национальные клинические рекомендации по герниологии (Российское общество хирургов)
- Учебник «Хирургические болезни» под редакцией В.С. Савельева
- Монография «Паховые и бедренные грыжи» А.Ф. Черноусова
- Систематический обзор Hernia журнала (раздел о естественном течении грыж)
- Исследование «Естественная история вентральных грыж» в Annals of Surgery
- Клинический протокол Европейского общества герниологов (EHS)
- Позиция Американского колледжа хирургов по паховым грыжам
