Может ли грыжа исчезнуть самостоятельно - мнение врачей
Статья обновлена: 01.03.2026
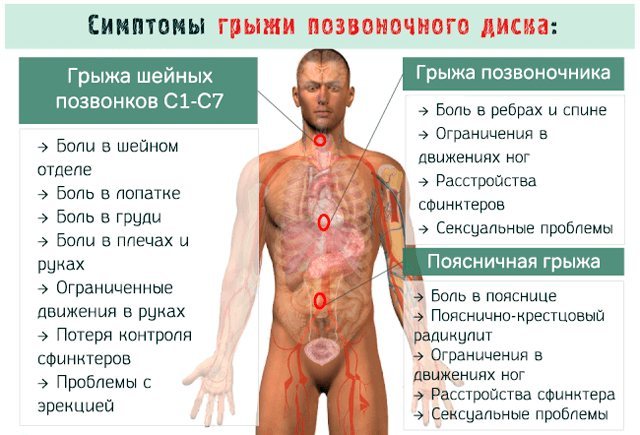
Грыжи различных видов – межпозвонковая, паховая, пупочная, пищеводного отверстия диафрагмы – широко распространенная патология, вызывающая боль и ограничивающая активность.
Многие пациенты надеются, что грыжевое выпячивание способно самостоятельно уменьшиться или исчезнуть без медицинского вмешательства, особенно на ранних стадиях.
Чтобы дать научно обоснованный ответ на этот критически важный вопрос, необходимо обратиться к данным доказательной медицины и мнению практикующих врачей-хирургов, вертебрологов и неврологов.
Почему грыжа не исчезает самостоятельно: мнение хирургов
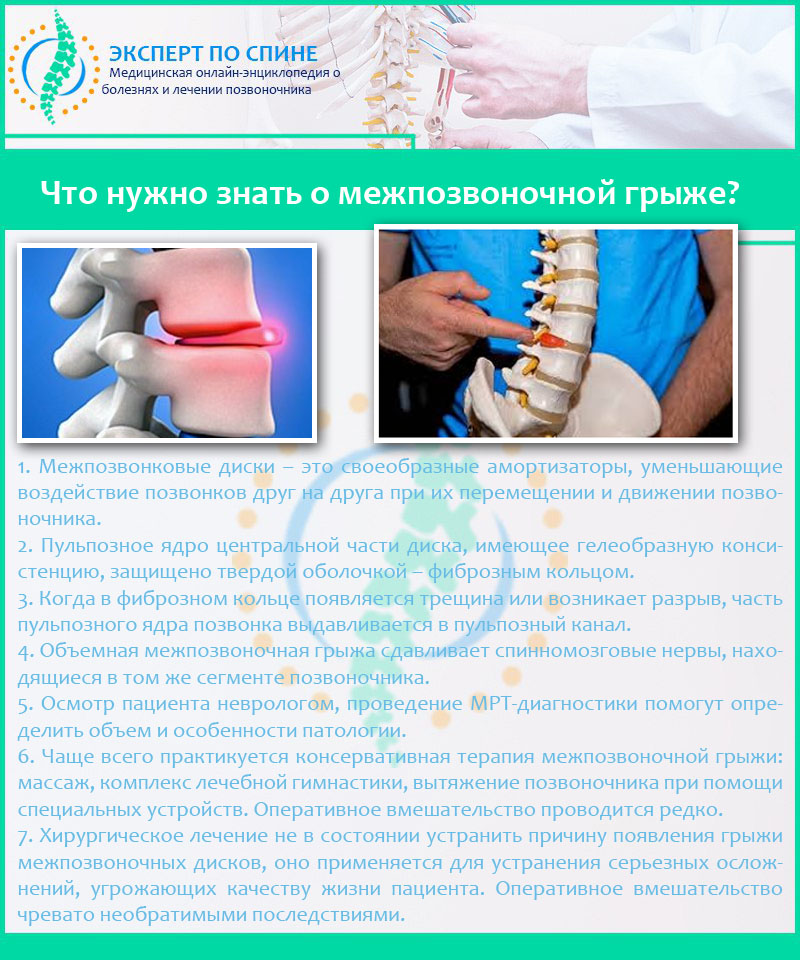
Грыжа возникает из-за дефекта в мышечно-апоневротическом слое брюшной стенки, через который под давлением выпячиваются внутренние органы или их части. Этот дефект, называемый грыжевыми воротами, не обладает способностью к самостоятельному смыканию или регенерации, так как состоит из плотной соединительной ткани.
Фасции и апоневрозы, образующие каркас брюшной стенки, при растяжении или разрыве не восстанавливаются подобно мышцам. Постоянное внутрибрюшное давление при кашле, физической нагрузке или даже ходьбе не позволяет краям дефекта сблизиться, а грыжевой мешок постепенно увеличивается из-за хронического воздействия.
Ключевые причины отсутствия самоизлечения
Хирурги выделяют три фундаментальных фактора, препятствующих обратному развитию грыжи:
- Анатомическая несостоятельность тканей: Грыжевые ворота образованы неэластичными структурами (фасции, рубцы), лишенными кровоснабжения и способности к сокращению.
- Динамическое давление: Постоянные колебания внутрибрюшного давления "проталкивают" содержимое через дефект, растягивая грыжевой мешок.
- Формирование спаек: Органы внутри мешка фиксируются соединительнотканными сращениями, что исключает спонтанное вправление.
По данным клинических наблюдений:
| Тип грыжи | Риск ущемления | Случаи самоизлечения |
|---|---|---|
| Паховая | Высокий | 0% |
| Пупочная (у взрослых) | Умеренный | 0% |
| Послеоперационная | Высокий | 0% |
Единственное исключение – пупочные грыжи у детей до 3-5 лет, где возможна облитерация дефекта по мере роста. У взрослых консервативные методы (бандажи) лишь временно сдерживают рост грыжи, но провоцируют атрофию тканей. Хирургическое устранение дефекта сетчатым имплантом – единственный способ создать анатомический барьер и перераспределить нагрузку.
Роль соединительной ткани в необратимости грыжевого дефекта
Грыжевой дефект возникает при ослаблении или разрыве апоневрозов и фасций, состоящих преимущественно из коллагеновых волокон соединительной ткани. Эти структуры в норме обеспечивают механическую прочность и эластичность брюшной стенки, но при повреждении не способны к полноценной регенерации. Вместо восстановления исходной архитектоники организм формирует рубцовую ткань с хаотичным расположением коллагеновых волокон и сниженной прочностью.
Рубцовый матрикс принципиально отличается от исходной соединительной ткани: он содержит избыток незрелого коллагена III типа (вместо прочного коллагена I типа), меньше эластина и имеет дефицит кровоснабжения. Такая ткань не выдерживает постоянного внутрибрюшного давления, что приводит к прогрессирующему растяжению грыжевых ворот. Даже при малых размерах дефекта края апоневроза постепенно атрофируются из-за отсутствия физиологической нагрузки, усугубляя несостоятельность.
Ключевые факторы необратимости

- Нулевой регенеративный потенциал: Апоневрозы не содержат клеток-предшественников для восстановления, в отличие от мышц или эпителия.
- Биомеханическая несостоятельность рубца: Прочность рубцовой ткани составляет лишь 70-80% от интактных фасций.
- Динамическая нагрузка: Постоянное давление внутренних органов растягивает края дефекта со скоростью до 1-2 см в год.
| Характеристика | Здоровая фасция | Рубцовая ткань в зоне грыжи |
|---|---|---|
| Тип коллагена | Преимущественно I (90%) | Преобладает III тип (до 60%) |
| Предел прочности | 50-100 МПа | 35-50 МПа |
| Эластичность | Высокая (до 20% растяжения) | Низкая (менее 10%) |
Эти особенности объясняют, почему консервативные методы (бандажи, ЛФК) лишь замедляют прогрессирование, но не стимулируют сращение дефекта. Единственный способ восстановить анатомическую целостность – хирургическая пластика с использованием сетчатых имплантов, компенсирующих биомеханическую слабость соединительной ткани.
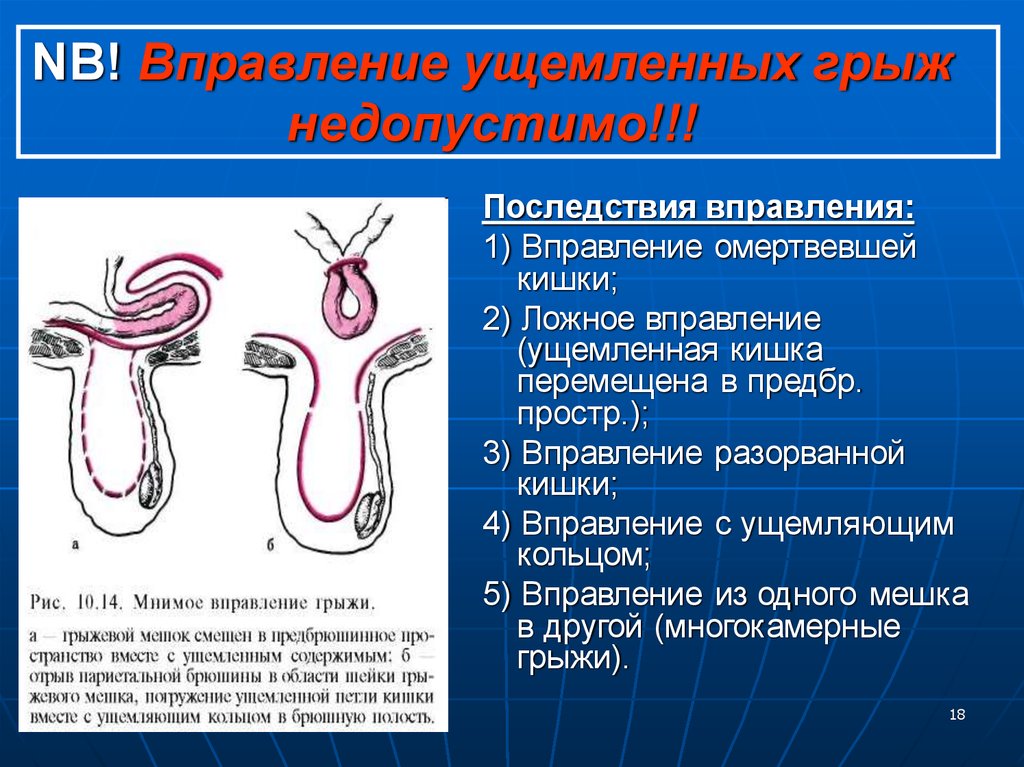
Мифы о "вправлении" живота: почему это временное решение
Многие пациенты ошибочно полагают, что ручное вправление грыжевого выпячивания является лечебной процедурой. Такой подход основан на мифе о возможности механического "закрытия" дефекта брюшной стенки без медицинского вмешательства.
Специалисты категорически предупреждают: манипуляции по вдавливанию грыжи не устраняют патологию, а лишь создают иллюзию решения проблемы. Это действие опасно и дает исключительно краткосрочный эффект, маскируя реальную угрозу.
Почему вправление неэффективно и опасно
- Не устраняет причину: Вправление механически возвращает содержимое грыжи в брюшную полость, но никак не влияет на ослабленные мышцы и апоневроз. Дефект тканей сохраняется, создавая условия для мгновенного рецидива при кашле, натуживании или физической нагрузке.
- Риск ущемления: При неосторожном вправлении возможно защемление органов в грыжевых воротах. Это экстренное состояние с некрозом тканей, требующее немедленной операции. Особенно опасно вправлять болезненные или невправимые грыжи.
- Ложное ощущение безопасности: Временное исчезновение выпячивания создает у пациента иллюзию улучшения. Это откладывает визит к врачу, пока грыжа прогрессирует и увеличивается в размерах.
- Повреждение тканей: Грубые манипуляции травмируют грыжевой мешок и внутренние органы, провоцируя воспалительные процессы и спайки, что осложняет последующее хирургическое лечение.
Единственным радикальным методом устранения грыжи остается герниопластика – операция по ушиванию дефекта с использованием сетчатого импланта или собственных тканей пациента. Консервативные методы, включая бандажи, лишь сдерживают рост грыжи, но не обеспечивают излечения.
Единственный случай самоизлечения: пупочные грыжи у младенцев
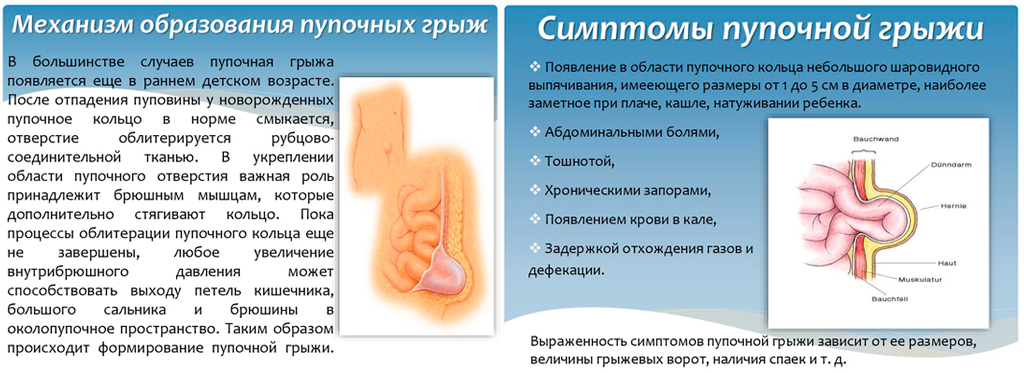
Пупочные грыжи у новорожденных и детей грудного возраста представляют собой единственный клинически значимый пример, когда грыжа действительно может исчезнуть самостоятельно без какого-либо хирургического или иного активного медицинского вмешательства. Этот феномен обусловлен спецификой развития передней брюшной стенки в раннем детском возрасте.
Самопроизвольное закрытие дефекта происходит за счет естественного укрепления и развития мышц живота по мере роста ребенка. При рождении пупочное кольцо (отверстие в апоневрозе, через которое проходили сосуды пуповины) еще относительно слабое, но в процессе двигательной активности и общего развития мускулатура брюшного пресса постепенно усиливается и стягивает это кольцо.
Факторы, способствующие самоизлечению
Вероятность самостоятельного исчезновения пупочной грыжи у младенца высока и зависит от нескольких ключевых факторов:
- Размер дефекта (грыжевых ворот): Грыжи с диаметром пупочного кольца менее 1-1.5 см закрываются сами в подавляющем большинстве случаев.
- Возраст ребенка: Процесс укрепления мышц наиболее активен в первые 1-3 года жизни. Около 90% небольших пупочных грыж закрываются к 3-5 годам.
- Отсутствие осложнений: Самоизлечение возможно только при неосложненных грыжах (нет ущемления, воспаления, резкой болезненности).
- Общее развитие: Нормальное физическое развитие и достаточная двигательная активность ребенка стимулируют укрепление мышц.
Врачи-педиатры и детские хирурги придерживаются выжидательной тактики в отношении неосложненных пупочных грыж у младенцев именно из-за высокой вероятности самоизлечения. Они рекомендуют:
- Регулярное наблюдение для контроля размеров грыжи и исключения осложнений.
- Стимуляцию развития мышц живота через выкладывание на живот, массаж, ЛФК (по назначению врача).
- Избегание методов "народного" лечения (заклеивание монетой, пластырем без врачебного назначения), которые могут вызвать раздражение кожи и не влияют на скорость закрытия кольца.
| Характеристика грыжи | Благоприятный прогноз для самоизлечения | Неблагоприятный прогноз для самоизлечения |
|---|---|---|
| Диаметр пупочного кольца | Менее 1.5 см | Более 2 см |
| Возраст начала укрепления | Заметное уменьшение в первые 12-24 мес | Отсутствие тенденции к уменьшению после 2-3 лет |
| Наличие осложнений | Нет (грыжа вправляемая, безболезненная) | Да (ущемление, боль, покраснение, рвота) |
Хирургическое лечение рассматривается только если грыжа сохраняется после 4-5 лет, имеет очень большие размеры (диаметр ворот >2 см) или развиваются осложнения. Во всех остальных случаях (паховые, бедренные, послеоперационные, грыжи белой линии живота у детей и взрослых) самоизлечение невозможно и требуется плановая операция для устранения дефекта.
Почему бандаж не устраняет грыжу, а маскирует проблему
Бандаж механически удерживает грыжевое выпячивание, временно предотвращая его выход через дефект в брюшной стенке. Он создаёт внешнее давление на проблемную зону, что уменьшает дискомфорт и визуальную выраженность грыжи. Однако это воздействие не влияет на первопричину патологии – ослабленные ткани, расширенные грыжевые ворота или повышенное внутрибрюшное давление.
Приспособление не способно стимулировать регенерацию соединительных структур или вызвать сращение грыжевых ворот. Его использование без комплексной терапии создаёт иллюзию решения проблемы, откладывая необходимое лечение. Пациент, ощущая временное облегчение, может отказываться от визита к хирургу или игнорировать рекомендации по модификации образа жизни, что усугубляет состояние.
Риски длительного ношения бандажа без лечения
- Атрофия мышц: внешняя поддержка ослабляет естественный мышечный корсет, ухудшая способность тканей к самоподдержанию
- Прогрессирование грыжи: постоянное давление бандажа на края дефекта способствует расширению грыжевых ворот
- Ложное чувство безопасности: маскировка симптомов ведёт к поздней диагностике осложнений (ущемления, воспаления)
- Трофические нарушения: сдавливание тканей нарушает кровообращение, повышая риск спаек и некроза
Бандаж допустим кратковременно в послеоперационном периоде или при невозможности срочного вмешательства, но его применение требует обязательного контроля хирурга. Радикальное устранение грыжи возможно только через восстановление анатомической целостности тканей методами герниопластики.
Опасные последствия отказа от лечения: ущемление как угроза
Одним из самых грозных и неотложных состояний, напрямую связанных с отказом от лечения грыжи, является ее ущемление. Это происходит, когда содержимое грыжевого мешка (петля кишки, сальник, реже другие органы) сдавливается в узком грыжевом воротах – том самом дефекте в мышечно-апоневротическом слое, через который грыжа вышла.
При ущемлении в сдавленных тканях резко нарушается кровоснабжение и венозный отток. Это приводит к быстрому развитию ишемии (кислородного голодания) тканей. Если ущемление не устранить в течение нескольких часов, начинается необратимый процесс – некроз (отмирание) ущемленного органа, чаще всего участка кишки.
Симптомы ущемления грыжи (требуют немедленного вызова скорой помощи):
- Резкая, интенсивная боль в области грыжевого выпячивания и/или в животе.
- Невправимость грыжи: ранее вправлявшаяся грыжа перестает вправляться в брюшную полость.
- Напряжение и болезненность грыжевого выпячивания: оно становится плотным, "каменным" на ощупь.
- Отсутствие передачи кашлевого толчка: при кашле толчок не передается на грыжевое выпячивание, что раньше было ощутимо.
- Симптомы кишечной непроходимости: тошнота, рвота, задержка стула и газов, вздутие живота.
- Общие признаки интоксикации: бледность, слабость, учащение пульса, возможен подъем температуры.
Ущемленная грыжа – это состояние, угрожающее жизни и требующее экстренного хирургического вмешательства в течение считанных часов. Промедление с операцией чревато развитием перитонита (воспаления брюшины) из-за разрыва омертвевшей кишки, тяжелой интоксикацией организма и резко увеличивает риск летального исхода.
| Тип Грыжи | Риск Ущемления | Особенности Ущемления |
|---|---|---|
| Паховая | Высокий | Чаще ущемляются петли тонкой кишки |
| Бедренная | Очень высокий | Особенно узкие ворота, риск некроза быстрый |
| Пупочная | Умеренный | Чаще ущемляется сальник, реже - кишка |
| Послеоперационная (вентральная) | Зависит от размера ворот | Риск есть при узких ригидных рубцовых воротах |
Отказ от планового лечения грыжи, надежда на то, что она "пройдет сама", неизбежно повышает вероятность развития ущемления. Последствия этого осложнения – обширная операция по удалению некротизированных тканей, длительное восстановление, высокий риск послеоперационных осложнений и инвалидизации – несопоставимы с рисками планового грыжесечения.
Факторы, ускоряющие рост грыжи: кашель, нагрузки, запоры
Повышение внутрибрюшного давления – ключевой механизм, провоцирующий увеличение грыжевого выпячивания. Любое состояние или действие, вызывающее резкий или хронический скачок этого давления, создает избыточную нагрузку на ослабленный участок брюшной стенки (грыжевые ворота). Это приводит к растяжению тканей и постепенному выталкиванию большего объема внутренних органов через дефект.
Хронический кашель, интенсивные физические напряжения и регулярные запоры относятся к наиболее частым и значимым факторам риска. Их объединяет способность многократно и существенно увеличивать давление в брюшной полости, что стимулирует прогрессирование грыжи.
Основные провоцирующие факторы
Основные провоцирующие факторы:
- Хронический кашель (при бронхите, астме, курении): Сильные кашлевые толчки создают мощные, повторяющиеся волны давления, буквально "выталкивая" содержимое грыжевого мешка наружу и растягивая грыжевые ворота.
- Физические нагрузки:
- Подъем тяжестей (особенно рывком, с натуживанием).
- Резкие наклоны и скручивания туловища.
- Интенсивные занятия спортом без специального бандажа (тяжелая атлетика, некоторые виды борьбы).
- Хронические запоры: Постоянное натуживание при дефекации аналогично подъему тяжести, создавая длительную и регулярную нагрузку на грыжевые ворота.
- Другие факторы:
- Тяжелый физический труд.
- Ожирение (увеличивает постоянное давление в животе).
- Беременность и роды.
- Затрудненное мочеиспускание (при аденоме простаты).
Важно понимать, что избегание или максимальная коррекция этих факторов (лечение кашля, нормализация стула, ограничение нагрузок) – неотъемлемая часть консервативного ведения грыжи до операции и обязательное условие для предотвращения рецидива после герниопластики. Однако сами по себе эти меры не способны устранить уже сформировавшееся грыжевое выпячивание.
Когда операция – единственный эффективный метод лечения

Консервативные методы (физиотерапия, медикаменты, корсеты) способны временно облегчить симптомы грыжи, но не устраняют её анатомическую основу – выход органов через дефект в мышечно-связочном каркасе. Если грыжевые ворота сформированы, а ткани утратили эластичность, обратное вправление содержимого и самостоятельное заживление без хирургического вмешательства физиологически невозможно.
Ряд клинических ситуаций требует неотложного оперативного лечения, так как промедление создаёт прямую угрозу здоровью и жизни пациента. Отказ от операции в таких случаях приводит к прогрессированию осложнений, хронизации болевого синдрома и необратимым изменениям в ущемлённых органах.
Показания к обязательному хирургическому вмешательству
- Ущемление грыжи – сдавление содержимого грыжевого мешка в воротах, нарушающее кровоснабжение тканей. Без экстренной операции в течение 2-6 часов развивается некроз (отмирание) ущемлённого органа (кишечника, сальника).
- Невправимость – невозможность вернуть содержимое грыжи в брюшную полость ручным способом из-за спаек, что предшествует ущемлению.
- Быстрый рост грыжи – увеличение размеров и расширение ворот, многократно повышающее риски осложнений.
- Рецидивы после консервативного лечения – если грыжа повторно появляется или прогрессирует несмотря на терапию.
- Выраженный болевой синдром, ограничивающий повседневную активность и не купируемый лекарствами.
- Угроза разрыва – при истончении тканей грыжевого мешка (особенно после ранее перенесённых операций или инфекций).
Современные методы герниопластики (открытые, лапароскопические, с сетчатыми имплантами) направлены на радикальное устранение дефекта и минимизацию рецидивов. Откладывание операции при абсолютных показаниях опасно развитием перитонита, кишечной непроходимости или сепсиса, что потребует более обширного и рискованного вмешательства.
Современные хирургические методы: лапароскопия и открытая герниопластика
При неэффективности консервативных подходов или наличии показаний единственным решением становится операция. Современная герниопластика предлагает два основных хирургических метода, направленных на устранение грыжевого мешка и укрепление ослабленного участка брюшной стенки.
Выбор конкретной методики зависит от множества факторов: типа и размера грыжи, общего состояния пациента, анамнеза и опыта хирургической команды. Оба подхода предполагают использование сетчатых имплантов для надежного закрытия грыжевых ворот и минимизации риска рецидива.
Сравнение методов герниопластики

Ключевые характеристики методов представлены в таблице:
| Критерий | Лапароскопическая герниопластика | Открытая герниопластика |
|---|---|---|
| Доступ | Через 3-4 прокола (5-10 мм) | Единый разрез над грыжей (4-10 см) |
| Визуализация | Видеокамера с увеличением | Прямой обзор операционного поля |
| Сетчатый имплант | Устанавливается изнутри брюшной полости | Фиксируется поверх мышц или между слоями тканей |
| Болевой синдром после операции | Умеренный, кратковременный | Более выраженный, требует анальгетиков |
| Сроки восстановления | 1-2 недели до легкой активности | 3-6 недель до полной нагрузки |
Преимущества лапароскопии включают:
- Меньшую травматичность тканей
- Снижение риска раневой инфекции
- Раннее возвращение к работе
- Менее заметные рубцы
Ситуации, предпочтительные для открытой операции:
- Очень крупные или сложные грыжи
- Множественные рецидивы после предыдущих вмешательств
- Наличие спаек после полостных операций
- Противопоказания к наркозу или пневмоперитонеуму
Реабилитация после операции: сроки восстановления тканей
Восстановление тканей после грыжесечения проходит поэтапно. Первичное заживление операционной раны занимает 7-14 дней: формируется рубцовая ткань, спаиваются края разреза. В этот период критически важно избегать нагрузок, чтобы предотвратить расхождение швов.
Полная регенерация глубоких тканей (фасций, мышц) длится от 3 до 6 месяцев. За это время синтетическая сетка (если использовалась) прорастает соединительной тканью, создавая прочный барьер. Скорость зависит от возраста пациента, размера грыжи и соблюдения режима.
Этапы и сроки реабилитации
Ключевые фазы восстановления:
- 1-14 дней: Купирование боли, обработка швов. Разрешена ходьба без отягощений
- 3-6 недель: Формирование первичного рубца. Запрещены наклоны, подъем >3 кг
- 2-4 месяца: Созревание соединительной ткани в зоне сетки. Допустимы легкие упражнения
- 5-6 месяцев: Окончательное укрепление тканей. Возврат к привычным нагрузкам
Факторы, влияющие на сроки:
- Тип операции (лапароскопия/открытая)
- Локализация грыжи (паховая/пупочная/послеоперационная)
- Наличие осложнений (инфицирование, серома)
- Соблюдение рекомендаций по бандажу и ЛФК
| Вид активности | Минимальный срок возобновления |
|---|---|
| Офисная работа | 10-14 дней |
| Вождение авто | 2-3 недели |
| Плавание | 6-8 недель |
| Силовые тренировки | 4-6 месяцев |
Даже после полного заживления рекомендуется ежегодное наблюдение у хирурга для исключения рецидивов. Раннее возвращение к физическим нагрузкам – основная причина повторного образования грыж.
Профилактика рецидивов: укрепление мышц и контроль нагрузок
После лечения грыжи ключевая задача – предотвратить повторное образование выпячивания. Основная стратегия включает планомерное укрепление мышечного корсета, особенно в зоне пораженного сегмента (поясница, шея, живот). Это создает естественную поддержку позвоночнику или ослабленным тканям, снижая нагрузку на межпозвонковые диски или послеоперационный рубец.
Не менее критичен строгий контроль физических нагрузок. Необходимо полностью исключить действия, провоцирующие резкое повышение внутрибрюшного давления или осевой нагрузки на позвоночник: подъем тяжестей, рывковые движения, прыжки. Даже после реабилитации возврат к привычной активности должен быть постепенным и согласованным с врачом.
Основные направления профилактики
- Лечебная физкультура (ЛФК): Регулярное выполнение индивидуально подобранных упражнений для глубоких мышц спины (при позвоночной грыже), брюшного пресса и тазового дна (при паховой/пупочной). Упор на статику и правильную технику.
- Коррекция осанки и двигательных стереотипов: Контроль положения тела при сидении, стоянии, сне; обучение безопасным методам подъема предметов (сгибание в коленях, прямая спина).
- Нормализация веса: Снижение избыточной массы тела для уменьшения постоянной нагрузки на опорно-двигательный аппарат и соединительную ткань.
- Дозированная активность: Предпочтение безопасным видам нагрузок – плавание, скандинавская ходьба, велотренажер. Избегание травмоопасного спорта.
| Тип нагрузки | Разрешенные (с осторожностью) | Запрещенные / Опасные |
|---|---|---|
| Позвоночная грыжа | Плавание, ходьба, упражнения в положении лежа | Бег, прыжки, тяжелая атлетика, скручивания |
| Паховая/пупочная грыжа | Ходьба, дыхательные упражнения, легкая гимнастика без натуживания | Подъем тяжестей >3-5 кг, интенсивный кашель без поддержки, упражнения на пресс |
Важно: Любая программа укрепления мышц должна начинаться только после снятия острой боли и под контролем специалиста (врач ЛФК, реабилитолог). Самостоятельные интенсивные тренировки до восстановления мышечного тонуса и без учета специфики грыжи могут спровоцировать рецидив. Ношение поддерживающего бандажа оправдано лишь временно по назначению врача, так как длительное использование ослабляет собственные мышцы.
Почему народные методы опасны при грыжах живота и позвоночника
Народные методы игнорируют ключевой механизм формирования грыж – нарушение анатомической целостности тканей. Никакие травяные компрессы, настойки или заговоры не способны восстановить растянутые апоневрозы при абдоминальных грыжах или укрепить фиброзные кольца межпозвонковых дисков. Их применение создаёт ложное ощущение лечения, маскируя прогрессирование патологии.
Отсутствие доказательной базы и стандартизации делает народные рецепты непредсказуемыми. "Прогревающие" процедуры при ущемлённой грыже живота провоцируют некроз тканей, а попытки "вправления" позвоночных грыж грубыми манипуляциями приводят к повреждению нервных корешков или спинного мозга. Компоненты сомнительных мазей вызывают ожоги кожи, аллергические реакции и токсические поражения органов.
Конкретные риски применения народных средств

- Ускорение ущемления: Тепловое воздействие (баня, грелки) расширяет сосуды, увеличивая отёк грыжевого мешка и риск необратимого сдавления органов.
- Неврологические осложнения: Агрессивный массаж, вытяжение позвоночника "дедовскими" методами повреждают нервы, усиливая парезы и болевой синдром.
- Интоксикация: Приём ядовитых настоек (болиголов, чистотел) для "рассасывания" грыж вызывает отравление печени и почек.
- Поздняя диагностика: Самолечение откладывает визит к врачу, приводя к экстренным операциям при гигантских или осложнённых грыжах.
- Локальные повреждения: Аппликации с керосином, йодом или жгучими травами формируют незаживающие язвы на коже в проекции грыжевого выпячивания.
Когда консервативное наблюдение допустимо: исключительные случаи
Специалисты допускают консервативную тактику лишь в строго ограниченных ситуациях, когда риски операции превышают потенциальную угрозу от грыжи. Такие случаи требуют постоянного врачебного контроля и соблюдения пациентом жестких ограничений.
Решение об отсрочке хирургического вмешательства принимается индивидуально после комплексной диагностики. Ключевыми критериями являются отсутствие прогрессирования, минимальный дискомфорт и нулевая вероятность ущемления.
Типы грыж, допускающих наблюдение
| Вид грыжи | Условия наблюдения | Мониторинг |
|---|---|---|
| Пупочные у младенцев | Размер до 1.5 см, отсутствие осложнений | Ежемесячный осмотр до 3–5 лет |
| Маленькие вентральные грыжи | Диаметр < 2 см, нет роста и боли | УЗИ каждые 6 месяцев |
| Грыжи у пациентов с абсолютными противопоказаниями к операции | Тяжелая сердечная/дыхательная недостаточность, онкология в терминальной стадии | Паллиативная поддержка, бандаж |
Обязательные требования при консервативном ведении:
- Ежедневное самообследование на предмет увеличения или болезненности
- Категорический отказ от подъема тяжестей > 3 кг
- Немедленная госпитализация при появлении:
- Внезапной острой боли
- Невправимости выпячивания
- Тошноты или рвоты
Даже при соблюдении всех условий грыжи не исчезают самостоятельно у взрослых пациентов. Консервативная тактика лишь отсрочивает операцию на период, пока риски не снизятся до допустимых.
Список источников
Информация для статьи основана на данных авторитетных медицинских организаций, клинических рекомендациях и исследованиях в области герниологии. Анализ включает позиции хирургов, гастроэнтерологов и реабилитологов относительно динамики грыжевых образований.
При подготовке использовались актуальные научные публикации, национальные стандарты лечения и экспертные мнения специалистов ведущих российских и международных профильных ассоциаций. Все источники рецензированы и соответствуют доказательной медицине.
- Клинические рекомендации "Грыжи передней брюшной стенки" (Общероссийская общественная организация "Российское общество хирургов")
- Монография "Герниология: руководство для врачей" под редакцией Ю.М. Лопухина и В.А. Петухова
- Статья "Естественное течение абдоминальных грыж" в журнале "Хирургия. Журнал им. Н.И. Пирогова"
- Позиционный документ "Лечение паховых грыж у взрослых" (Международная ассоциация герниологов)
- Методические рекомендации "Диагностика и лечение вентральных грыж" (НИИ скорой помощи им. Н.В. Склифосовского)
- Лекции по детской хирургии (кафедра детской хирургии РНИМУ им. Н.И. Пирогова) – раздел о пупочных грыжах младенцев
- Систематический обзор "Консервативное лечение грыж" в "Российском медицинском журнале"
- Интервью с д.м.н., профессором А.В. Пучковым "Современные подходы к ведению грыж" (журнал "Здоровье")
